Équipement de protection individuelle médical

L'équipement de protection individuelle(EPI)médicalest unvêtementou unéquipement spécialiséjetableporté par unprofessionnelensoins de santé(médecin,infirmier,soignant,etc.,sans distinction de sexe) pour se protéger d'unrisque biologique[1],comme unecontaminationdangereuseliée à l'exposition à unliquide biologiquecorporel naturel (sang,salive,sueur,lymphe,mucus,urine,etc.) ou pathologique (pus), présent sous forme fluide ou d'aérosolrespiratoire. Ceux-ci peuvent transporter desagents infectieuxviraux (ex.:VIH,rage,Ébola,SARS-CoV-2,covid_19) ou bactériens (ex.:vibrion du choléra,Staphylocoque doré,etc.).
L'EPI médical crée une barrière physique entre l'élément infectieux potentiel et le travailleur de lasanté,empêchant le contact et limitant la transmission[1],[2]
De nombreuses législations nationales obligent l'employeur des travailleurs en santé exposés à leur fournir de tels équipements de protection[notes 1],[3].
Différents éléments
[modifier|modifier le code]Les composants de ces EPI comprennent[4]lesgants,lemasque(chirurgical,FFP), leslunettes de protection,l'écran facial, lablouse,la sur-blouse ou casaque, le bonnet, lescouvre-chaussures,l'embout buccal pourréanimation cardiopulmonaire.La qualité de certains de ces équipements peut être normalisée (au niveau européen[5];au niveau international: certains): les gants[6],les masques[7],les casaques[8],[9],[10],les lunettes[11],tenuesde bloc opératoire[12].
-
Équipement médical de protection individuelle - Ebola 2014
-
Masque de protection FFP2 russe
-
Lunettes de protection de laboratoire
-
Équipement médical de protection individuelle - UK 2020
-
Symbole graphique du port de masque selon norme ISO 7010:2011
Utilisation
[modifier|modifier le code]Spécifications techniques générales
[modifier|modifier le code]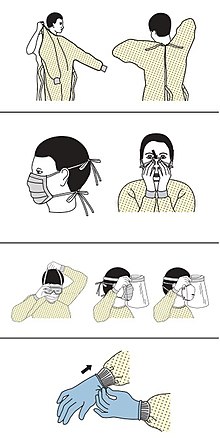
Le nombre de composants utilisés et leur utilisation sont souvent déterminés par la réglementation ou le protocole decontrôle des infections[4]de l'établissement en question. Leur bonne mise en œuvre (habillage — déshabillage) doit faire l'objet de procédures[13].La plupart de ces articles sontjetablespour éviter de transporter des matières infectieuses d'un patient à un autre[notes 2],[3].
L'utilisation inappropriée d'équipements de protection individuelle comme les gants a été liée à une augmentation des taux de transmission des infections[14]et leur utilisation doit être compatible avec les autres moyens d'hygiène des mainsutilisés[15].
| Masque: | chirurgical |
FFP2 |
FFP3 |
hygiénique barrière |
|---|---|---|---|---|
| Filtration bactérienne |
Type I > 95 % Type II > 98 % |
Peu spécifiée | ||
| Filtration virus / aérosols |
? | > 94 % | > 99 % | Souvent: < 70 % Catégorie II: 70 % Catégorie I: 90 %[17] |
| Protection de l'utilisateur |
Partiel | Oui | Oui | Partiel |
| Protection des proches |
Oui | Non si valve | Non car valve | Oui |
| Usage à l'hôpital |
Oui | Oui | Possible | Non |
-
Tenue médicalede protection individuelle - Ebola 2014
-
Tenue médicalede protection individuelle - Coronavirus 2020
-
Tenue médicalede protection individuelle - Coronavirus 2020 Allemagne
Spécifications selon les pays
[modifier|modifier le code]Union européenne
[modifier|modifier le code]Au cours de lapandémie de Covid-19,fin,laCommission européennerévise les références des normes harmonisées relatives auxdispositifs médicaux[18].Elle publie également des lignes directrices pour contribuer à accroître la production de fournitures médicales sûres[19]comprenant les équipements individuels de protection avec une liste desnormes européennesqui leur sont applicables[5].
États-Unis
[modifier|modifier le code]Aux États-Unis, les dispositifs médicaux sont réglementés par laFood and Drug Administration.
Notes et références
[modifier|modifier le code]Notes
[modifier|modifier le code]- ex.:aux États-Unis avec laOccupational Safety and Health Administration(OSHA).
- Aux États-Unis, l'OSHA exige le retrait et la désinfection ou l'élimination immédiats de l'EPI d'un travailleur avant de quitter la zone de travail exposée aux matières infectieuses.
Références
[modifier|modifier le code]- «Les risques biologiques en milieu professionnel - Brochure INRS ed6034 Avril 2019», surinrs.fr(consulté le).
- (en)Khalid M., «Infection prevention and control: General principles and role of microbiology laboratory»,World Journal of Pharmaceutical Research,vol.8,no9,,p.68-91(ISSN2277-7105,lire en ligne,consulté le).
- (en)«Bloodborne Pathogens Regulations»,Occupational Safety and Health Administration.
- «EPI Protections contre les risques biologiques», surinrs.fr(consulté le).
- Commission européenne,«Coronavirus: Des normes européennes relatives aux fournitures médicales mises gratuitement à disposition pour faciliter l'augmentation de la production», surec.europa.eu,(consulté le).
- «Norme NF EN 455-1 -2 -3 et -4», surboutique.afnor.org(consulté le).
- «Norme NF et DIN EN 14683», surboutique.afnor.org(consulté le).
- «Norme NF EN 13795-1 Avril 2019», surboutique.afnor.org(consulté le).
- «Norme NF EN ISO 22610 Novembre 2006», surboutique.afnor.org(consulté le).
- «Norme ISO 22610:2018 Septembre 2018», surboutique.afnor.org(consulté le).
- «Norme PR NF EN ISO 16321-1 Juillet 2018», surboutique.afnor.org(consulté le).
- «Norme NF EN 13795-2 Avril 2019», surboutique.afnor.org(consulté le).
- CHU Bordeaux, «Modalités de mise en œuvre d’une tenue de type «TYCHEM C® »», sursolidarites-sante.gouv.fr,(consulté le).
- (en)«Does glove use increase the risk of infection?», surNursing times,(consulté le).
- (en)«Hand Hygiene and Glove Issues:», surinfectioncontroltoday.com,(consulté le).
- INRS,«Masques de protection respiratoire et risques biologiques: foire aux questions», surinrs.fr,(consulté le).
- «Covid 19: Les informations relatives aux masques grand public», surentreprises.gouv.fr,(consulté le).
- Commission européenne,«DÉCISION D’EXÉCUTION (UE) 2020/437 DE LA COMMISSION du 24 mars 2020 concernant les normes harmonisées relatives aux dispositifs médicaux élaborées à l’appui de la directive 93/42/CEE du Conseil», sureur-lex.europa.eu,(consulté le).
- Commission européenne,«Coronavirus: La Commission publie des questions et des réponses pour contribuer à accroître la production de fournitures médicales sûres», surec.europa.eu,(consulté le).








