Cervice uterina
| Cervice uterina | |
|---|---|
 | |
| Anatomia del Gray | (EN)Pagina 1259 |
| Sistema | Apparato genitale femminile |
| Arteria | Arteria vaginaleedarteria uterina |
| Vena | Plesso uterino Plesso vaginale |
| Nervo | Ganglio cervicale |
| Linfatici | Linfonodi ipogastrici,linfonodi otturatori,linfonodi sacrali |
| Sviluppo embriologico | Dotti di Müller |
| Identificatori | |
| MeSH | Cervix+uteri A05.360.319.679.256 |
| TA | A09.1.03.010 |
| FMA | 17740 |
Lacervìce uterina(ocollo dell'utero) è la porzione inferiore dell'utero. È rivolta in basso, verso lavagina,sulla quale si inserisce.[1]

Anatomia
[modifica|modifica wikitesto]La cervice uterina rappresenta il punto di giunzione tra ilcorpo dell'uteroe lavagina.Ha un aspetto cilindrico, con un diametro trasverso inferiore rispetto al corpo e alfondo dell'utero.Possono essere distinte due porzioni, ben demarcate dalla presenza dell'istmo uterino.[1]
Porzione sopravaginale
[modifica|modifica wikitesto]Rappresenta la porzione immediatamente inferiore e posteriore al corpo dell'utero. Anteriormente ha rapporti con la porzione posteriore dellavescica;posteriormente e lateralmente ha rapporti con leanse intestinaliche occupano ilcavo del Douglase lefosse iliache.
Porzione vaginale o ectocervice
[modifica|modifica wikitesto]Rappresenta la porzione di utero che protrude all'interno delcanale vaginaleformando il cosiddettomuso di tinca.Tale entità anatomica può essere osservata durante lavisita ginecologicain seguito a dilatazione della vagina. Attorno al muso di tinca vengono a crearsi dei recessi vaginali chiamati fornici vaginali; ilfornice vaginale anterioreè delimitato anteriormente dalla parete vaginale anteriore e posteriormente dal labbro anteriore del muso di tinca. Ilfornice vaginale posteriore,più lungo, è delimitato anteriormente dal labbro posteriore del muso di tinca e posteriormente dalla parete vaginale posteriore.
Canale endocervicale
[modifica|modifica wikitesto]Nella parte centrale del muso di tinca è ben visibile l'orifizio uterino esterno, fessura trasversale delimitata dal labbro anteriore e da quello posteriore. Il condotto che fa capo all'orifizio uterino esterno e che si approfonda nella cavità uterina in corrispondenza dell'orifizio uterino interno è detto canale endocervicale. All'interno del canale cervicale sono presenti delle pliche palmate che delimitano cripte cervicali deputate alla produzione dimuco.[2]
Modificazioni fisiologiche nello sviluppo
[modifica|modifica wikitesto]Prima della pubertà la cervice rappresenta circa la metà della dimensione totale dell'utero.Con lo sviluppo, soprattutto in seguito agravidanza,le dimensioni relative diminuiscono fino ad un terzo del totale, dato il notevole sviluppo longitudinale del corpo.
Anatomia microscopica
[modifica|modifica wikitesto]Come per il corpo e il fondo dell'utero,iltessutoche compone lo spessore della cervice è costituito dalmiometrio.L'endometriopresenta invece differenze tra la porzione sopravaginale e la porzione vaginale.
Porzione sopravaginale: Endocervice
[modifica|modifica wikitesto]Latonaca mucosadella porzione sopravaginale èepiteliosemplice colonnare (epitelio endocervicale) costituito da diversecellule ciliateintercalate in numerose cellulemuco secernenti.Queste popolazioni cellulari sono ancorate a una spessa lamina diconnettivodenso che costituisce lalamina propria.Le cripte cervicali si approfondano nella lamina propria, costituendo una ricca rete dighiandole tubulari ramificatesecernentimuco,le cui caratteristiche fisico-chimiche variano a seconda delle fasi del ciclo. Qualora un'ostruzione del canale cervicale bloccasse la corretta clearance mucosa, le ghiandole possono trasformarsi in cavità cistiche contenenti muco; tale repertianatomo-patologiciprendono il nome diuova di Naboth.[1]
Porzione vaginale: Esocervice o "muso di tinca"
[modifica|modifica wikitesto]Latonaca mucosadella porzione vaginale viene definita mucosa esocervicale ed è in continuità con lamucosa vaginaleattraverso una zona di transizione, dove termina bruscamente l'epitelio cilindrico semplice endocervicale. È costituita da un epitelio pavimentoso pluristratificato che tappezza l'ultima porzione delcanaleendocervicale a partire dall’orifizio uterino esternosu tutta laportio(muso di tinca) e da una lamina propria in papille mucose riccamentevascolarizzate.Non ci sono ghiandole.
Giunzione squamocolonnare
[modifica|modifica wikitesto]La zona di transizione tra l'epitelio colonnare proprio dell'epitelio endocervicale e l'epitelio squamoso proprio della porzione esocervicale è definita giunzione squamocellulare.[3]Nella giovane adulta, la giunzione squamocellulare è posizionata nel versante vaginale della cervice, mentre nella donna adulta la giunzione si approfonda all'interno del canale cervicale. Questa zona di transizioneistologicaassume una particolare importanza inoncologiaessendo la zona anatomica maggiormente interessata dallo sviluppo delcarcinoma della cervice uterina.[4]

Fisiologia
[modifica|modifica wikitesto]Alla fine delperiodo mestruale,l'orifizio esterno è chiuso da un tappomucosodenso edacido,in grado di bloccare l'entrata deglispermatozoinella cavità uterina ancora non predisposta per la gravidanza.[5]In seguito, durante l'ovulazione,viene prodotto una maggiore quantità di muco, con una maggiore quantità diacquae meno acido, ricco inoltre di trabecolature che guidano lo spermatozoo all'interno dell'utero.[6]Tali reperti possono essere utilizzati per la valutazione empirica di fase ovulatoria (fertilità). Isolare infatti abbondante materiale mucoso, trasparente ed oleoso, in seguito ad esplorazione digitale è un reperto suggestivo (non certo) di periodo ovulatorio.[7]Durante il parto la cervice può dilatarsi fino a raggiungere dimensioni di 8–10 cm.[8]
Muco cervicale
[modifica|modifica wikitesto]Leghiandoledell'endocervice, in numero di diverse centinaia, producono ogni giorno da 20 a 60 mg dimucocervicale; tale quantità aumenta fino a 600 mg al momento dell'ovulazione.Questo muco viscoso, ricco di proteine come lamucina,varia perviscositàe contenuto d'acqua durante le varie fasi delciclo mestruale.Queste variazioni di composizioni fanno sì che il muco possa fungere da barriera o, al contrario, da mezzo di trasporto per glispermatozoi.Contieneelementicomecalcio,sodioepotassio;composti organici comeglucosio,amminoacidieproteine;elementi in tracce comezinco,rame,ferro,manganeseeselenio;acidi grassiliberi, enzimi come l'amilasieprostaglandine.[9]
La consistenza del muco è determinata dall'influenza degliormoniestrogenieprogesterone.A metà del ciclo, nel periodo dell'ovulazione, gli elevati livelli di estrogeni determinano la produzione di un muco sieroso ealcalinoper favorire l'ingresso e la sopravvivenza degli spermatozoi nell'utero.[10]La ricchezza dielettrolitidetermina un caratteristico aspetto "a felce" osservabile almicroscopioa basso ingrandimento nel muco essiccato. Infatti la disidratazione determina lacristallizzazionedei sali presenti nel muco, che assume l'aspetto delle foglie difelce.[11]Il muco ha proprietà filamentose, spesso descritte con il termine tedescoSpinnbarkeit,più accentuate nel periodo dell'ovulazione.[12] In altre fasi del ciclo il muco è più denso e acido per l'azione del progesterone.[10]Questo muco "infertile" agisce come una barriera per l'ingresso degli spermatozoi nell'utero.[13]Anche le donne che assumono lapillola anticoncezionalehanno un muco denso per effetto deiprogestinicicontenuti.[10]Un'altra possibile funzione del muco denso è proteggere daipatogeniil prodotto di un eventualeconcepimento.[14]
Durante lagravidanzasi forma nel canale cervicale un tappo mucoso che funge da barriera protettiva sia verso l'ingresso di patogeni nell'utero, sia verso la perdita diliquido amniotico.Il tappo mucoso ha ancheproprietà antibatteriche.Viene espulso solitamente all'inizio delpartoo poco prima;[15]l'espulsione è visibile sotto forma di perdita di muco tinto di sangue.[16]
Patologia
[modifica|modifica wikitesto]La presenza di una cervice corta[17]è la condizione più strettamente associata aparto prematuro.[18][19][20]Alcuni interventichirurgicicome lacrioterapia,laconobiospiae laprocedura di escissione elettrochirurgica ad ansa(utilizzati per laprevenzionedelcarcinoma della cervice uterina) possono essere responsabili della condizione di cervice uterina corta. Lapatologia infettivapiù spesso associata acerviciteè sostenuta daCandida albicans,Neisseria gonorrhoeae,ChlamydiaeMycoplasma.[21][22]Leforme viralisono invece sostenute daherpes simplex,cit Omega lovirusepapillomavirus.Quest'ultimo, unitamente ad altri fattori e condizioni di rischio, è responsabile delcarcinoma della cervice uterina.[3]
Immagini correlate
[modifica|modifica wikitesto]-
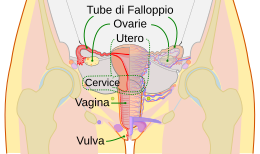
Organi dell'apparato genitale femminile.
-
Rappresentazione dell'utero in corretta proiezione spaziale. La cervice uterina protrude nella porzione superiore del canale vaginale.
-
Utero e tube di falloppio. È indicata la zona anatomica corrispondente alla superficie uterina.
-
Parte superiore della vagina e utero.
Note
[modifica|modifica wikitesto]- ^abcGiuseppe C. Balboni,et al.,Anatomia Umana, Vol. 1-2.,Ristampa 2000, Milano, Edi. Ermes s.r.l., 1976,ISBN88-7051-078-6.
- ^Weschler, Toni, MPH,Taking Charge of Your Fertility,Second Edition, 2002, pp. 59, 64.
- ^abRobbins-Cotran.
- ^Richard RM:Cervical intraepithelial neoplasia. Pathol Annu 8:301,1973.
- ^Ann Westinore; Evelyn, Dr Billings,The Billings Method: Controlling Fertility Without Drugs or Devices,Toronto, Life Cycle Books, 1998, pp. 37,ISBN0-919225-17-9.
- ^Weschler, Toni, MPH,Taking Charge of Your Fertility,Second Edition, 2002, pp. 58-59.
- ^Nappi.
- ^Fiorenzo Conti,et al.,Fisiologia del sistema endocrino,inFisiologia medica – Volume 2,Prima edizione, Milano, Edi.Ermes, 2005,ISBN88-7051-282-7.
- ^Khaldoun Sharif, Olufowobi, Olufemi,The structure chemistry and physics of human cervical mucus,in Jordan, Joseph; Singer, Albert; Jones, Howard; Shafi, Mahmood (a cura di),The Cervix,2nd, Malden, MA, Blackwell Publishing, 2006, pp.157–68,ISBN978-1-4051-3137-7.
- ^abcRobert E. Brannigan, Lipshultz, Larry I.,Sperm Transport and Capacitation,inThe Global Library of Women's Medicine,2008,DOI:10.3843/GLOWM.10316.
- ^Toni Weschler,Taking charge of your fertility: the definitive guide to natural birth control, pregnancy achievement, and reproductive health,New York, NY, Collins, 2006, pp. 59, 64,ISBN978-0-06-088190-0.
- ^Anderson, Matthew; Karasz, Alison,Are Vaginal Symptoms Ever Normal? A Review of the Literature,inMedscape General Medicine,vol. 6, n. 4, 2004, pp. 49.
- ^Ann Westinore e Billings Evelyn,The Billings Method: Controlling Fertility Without Drugs or Devices,Toronto, ON, Life Cycle Books, 1998, pp. 37,ISBN0-919225-17-9.
- ^(EN) G. Wagner e R. J. Levin,Electrolytes in vaginal fluid during the menstrual cycle of coitally active and inactive women(PDF).URL consultato il 26 aprile 2021(archiviato dall'url originaleil 20 luglio 2018).
- ^Naja Becher, Waldorf Kristina Adams, Hein Merete, Uldbjerg Niels,The Cervical Mucus Plug: Structured Review of the Literature,inActa Obstetricia et Gynecologica Scandinavica,vol. 88, n. 5, maggio 2009, pp. 502–13,DOI:10.1080/00016340902852898.
- ^Deitra Leonard Lowdermilk e Shannon E. Perry,Maternity Nursing,7ª ed., Edinburgh, United Kingdom, Elsevier Mosby, 2006, pp. 394,ISBN978-0-323-03366-4.
- ^Goldenberg RL, Iams JD, Mercer BM,et al.,The preterm prediction study: the value of new vs standard risk factors in predicting early and all spontaneous preterm births. NICHD MFMU Network,inAm J Public Health,vol. 88, n. 2, 1998, pp. 233–8,DOI:10.2105/AJPH.88.2.233,PMID9491013.
- ^To MS, Skentou CA, Royston P, Yu CKH, Nicolaides KH. Prediction of patient-specific risk of early preterm delivery using maternal history and sonographic measurement of cervical length: a population-based prospective study. Ultra Obstet Gynecol 2006; 27: 362–367.
- ^Fonseca et al. Progesterone and the risk of preterm birth among women with a short cervix. NEJM 2007; vol 357, no 5, pg 462–469.
- ^Romero R. Prevention of sponatneous preterm birth: the role of sonographic cervical length in identifying patients who may benefit from progesterone treatment. Ultrasound Obstet Gynecol 2007; 30: 675–686.http://www3.interscience.wiley /journal/99020267/homeArchiviatoil 5 gennaio 2013 inArchive.is.free download
- ^Harrison,Principi di Medicina Interna (16ª edizione),New York - Milano, McGraw-Hill, 2006,ISBN88-386-2459-3.
- ^Anna M. Molina Romanzi,et al.,Malattie sessualmente trasmesse,inMicrobiologia clinica,Ristampa 2004, Torino, UTET, 2002,ISBN88-7933-251-1.
Bibliografia
[modifica|modifica wikitesto]- Giuseppe C. Balboni,et al.,Anatomia Umana, Vol. 1-2.,Ristampa 2000, Milano, Edi. Ermes s.r.l., 1976,ISBN88-7051-078-6.
- Robbins e Cotran,Le basi patologiche delle malattie (7ª edizione),Torino - Milano, Elsevier Masson, 2008,ISBN978-88-85675-53-7.
- Nappi,Ostetricia & ginecologia,Ristampa 2005, Napoli, Idelson-Gnocchi,ISBN88-7947-389-1.
Voci correlate
[modifica|modifica wikitesto]Altri progetti
[modifica|modifica wikitesto] Wikimedia Commonscontiene immagini o altri file sucervice uterina
Wikimedia Commonscontiene immagini o altri file sucervice uterina
Collegamenti esterni
[modifica|modifica wikitesto]- (EN)uterus/cervix,suEnciclopedia Britannica,Encyclopædia Britannica, Inc.
| Controllo di autorità | Thesaurus BNCF51142·LCCN(EN)sh85022185·GND(DE)4156124-7·BNE(ES)XX535369(data)·BNF(FR)cb11962547m(data)·J9U(EN,HE)987007284956505171 |
|---|



