Uretra
| Uretra | |
|---|---|
 | |
 | |
| Anatomia del Gray | (EN)Pagina 1234 |
| Arteria | inferior vesical artery |
| Linfatici | linfonodi iliaci interni |
| Identificatori | |
| MeSH | A05.360.444.492.726eA05.810.876 |
| TA | A08.4.01.001FeA08.5.01.001M |
| FMA | 19667 |

L'uretra,l'ultimo tratto dellevie urinarie,è un piccolo condotto impari e mediano, che collega il collo dellavescica urinariacon l'esterno.[1][2]Mentre nella femmina e in tutti i non-mammiferiha la sola funzione di permettere il passaggio dell'urina,nel maschio dei mammiferi serve anche per il passaggio delliquido seminale,poiché in essa si immettono idotti eiaculatoriepre-eiaculatori,e di altresecrezioniemesse da migliaia di ghiandole uretrali e parauretrali.[3][4][5][6]
L'uretra maschile è eterogenea, estremamente lunga edelasticain senso longitudinale, ma dicalibroristretto[7][8][9].Quella femminile è invece omogenea, può essere oltre dieci volte più corta[10][11][12][13][14]ma è sensibilmente piùdilatabile.[8][15][16][17]
Uretra femminile
[modifica|modifica wikitesto]Descrizione
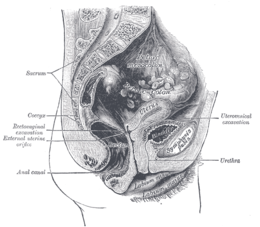
[modifica|modifica wikitesto]L'uretra femminile è un canale estremamente breve (2,2-3,3 cm,[7][10][18][19][20][21][22]con unamediadi3 cm[7][15][22][23][24][25][26][27]) omogeneo, dotato di ottimadilatabilitàe discretolume(7-8 mm).[15][28][29][30][17]Può essere oltre dieci volte più corta del suo corrispondente maschile,[10][11][12][13][14]ma è molto più dilatabile in larghezza (fino a30 mm).[15][29][30]Ha origine a livello dell'orifizio uretrale interno,posto nelcollo della vescica,e decorre anteriormente e inferiormente attraversando lamembrana perinealee sbucando, tramite ilmeato uretrale esterno,nelvestibolo vulvare,subito davanti all'apertura dellavaginae circa2-2,5 cmposteriormente allafossa della clitoride.[31][32]Segue una direzione pressoché verticale, e il suo decorso è interamentepelvico.[33][34]
Lungo il suo decorso è in stretto rapporto posteriormente con la parete anteriore della vagina e lasinfisi pubica,in particolare nel suo tratto più distale, e anteriormente con iltessuto adiposoe levenecontenute all'interno dello spazio retropubico.[16]L'uretra femminile è stabilizzata dailegamenti pubouretrali posteriori,che si portano dalla faccia posteriore dell'osso pubicoall'uretra, e dallegamento sospensore della clitoride.[35]La presenza di uncuscinettosottostante che poggia contro l'osso iliaco,laspugna uretrale femminile,impedisce laminzionedurante ilrapporto sessuale,poiché iltessuto erettileche la compone vieneirroratodisanguee gonfiato (lo stesso si verifica con il più consistentecorpo spugnoso,ospugna uretrale maschile,durante l’erezioneo l'eccitazione).[35][36][37][38]
In condizioni normali, l'uretra a riposo (non dilatata) presenta un lume centrale quasi virtuale,semilunarea convessità anteriore, poco più che una fessura tra leplichemucoselongitudinali dellamucosainterna, delle quali l'unica ad interessare il canale è lacresta uretrale(un ripiegamento longitudinale mediano sulla parete posteriore, di forma simile allacresta uretrale superioredell'uretra maschile ma molto meno prominente).[39][40][41]Il ruolo della cresta uretrale femminile è ancora sconosciuto, anche perché le sue dimensioni sono marginali.[39][42][43]In fase di dilatazione, il lume diviene pressochécilindricoe uniforme, salvo alcuni restringimenti in corrispondenza dei dueorifizi(orifizio interno, a lumestellato,e meato esterno).[39][44][45]
Si possono distinguere due porzioni di canale, separate daldiaframma urogenitale:anzitutto una parte prossimale o retrograda, detta pelvica, diepitelio di transizione(urotelio), che parte dal collo vescicale e misura in media1,2-2,4 cmper7,5 mmdi diametro massimo; costituisce circa i 2/3 dell'uretra.[46][47][48]Segue una parte distale o anterograda, detta perineale, diepitelio colonnare stratificatoedepitelio colonnare pseudostratificato,che misura circa1,0-1,3 cmper8,3 mmdi diametro massimo e giunge almeato uretrale esterno;costituisce il restante 1/3 circa dell'uretra.[47][48][49]Il meato uretrale, largo7 mma riposo, è circondato da piccole quantità diepitelio squamoso stratificato.[7][15][47]A differenza di quanto accade con l'uretra maschile, tuttavia, questa distinzione è solamente indicativa, e pertanto non designa alcuna differenza strutturale o anatomica tra i due tratti indicati.[8][46][50]Ciascuno degliepiteliriscontrabili è presente, in percentuali sensibilmente maggiori, anche nell'uretra maschile.[8][51][52]
A differenza dell'uretra maschile, non sono presenti ghiandole uretrali o periuretrali secondo la definizione (ghiandole i cui dotti si riversano in uretra). Nella femmina, queste ghiandole sono sostituite da strutture considerateomologhe:le ghiandole vaginali (in particolare leghiandole minori di Skene), situate nelvestibolo vulvare.[53][54][55][56]
Misure
[modifica|modifica wikitesto]La lunghezza dell'uretra femminile non è univoca nell'adulto,ma può variare liberamente tra i2,2cme i3,3 cm,[7][10][18][19][21][25][26][57]con un datomediodi3 cm[7][15][18][19][20][23][24][25][26][27]oppure2,7 cm.[7][8][22][29]Alcune indagini effettuate su diverse centinaia di volontarie, sia tramitesonografiasia tramite misurazioni dirette avescicasemipiena (300 ml), hanno mostrato lunghezze comprese tra2,3 cme3,2 cm,con una media di3 cme un singolo dato isolato di3,5 cm.[15][18][25][58][59][60]Questi dati sono in linea con lestimeteoriche, che ipotizzavano un range pari a2,5-3,5 cm[18][20][21][25][61][62]o2,5-3,8 cm,[2][10][63]o ancora2,3-3,6 cmdi lunghezza per circa3 cmdi media.[1][18][20][23][59][60]Uno studio effettuato su alcune decine di pazienti affette daincontinenza urinariaha mostrato dati lievemente inferiori, a parità di misurazioni, con una lunghezza media pari a2,6±0,4 cme unamedianadi quasi2,7 cm;occorre però sottolineare che potrebbe esistere una relazione tra incontinenza e minor lunghezza dell'uretra, benché non dimostrata.[19][20][22][64][65][66]
Ildiametrodel canale è invece pari a7,5±0,8 mm,a seconda del segmento considerato: la porzione retrograda è infatti più ristretta, con unlumeiniziale di6,7 mme finale di7,5 mm,mentre quella anterograda è più larga, con un'apertura iniziale di7,5 mme finale di8,3 mm.[7][16][30]Nel complesso, l'uretra femminile estrema, allargandosi man mano che ci si avvicina alla porzione distale; il diametro calcolato con lamedia ponderataammonta a7,7±0,2 mm,[16][67][68]ma si considera spesso un dato medio di7-8 mm.[15][69][70]Ilmeato uretrale esternoè largo circa7 mma riposo.[7][15][47]Lo spessore dellepareti(tonaca mucosaesottomucosapiùtonaca muscolare) ammonta invece a6-7 mm.[71][72]
Grazie alla notevole elasticità del suo lume, l'uretra femminile può essere dilatata molto oltre i due centimetri, arrivando a25-30 mmdi calibro senza significativi rischi di rottura otraumi;ciò facilita l’inserimento distrumenti diagnostici.[15][73][74][75][76][77][78]L'uretra maschile è molto meno dilatabile e sensibilmente più ristretta, tuttavia possiede notevole elasticità longitudinale, essendo sottoposta naturalmente atrazioni,che includono il fenomeno dell'erezionee l'allargamentoprostatico.[17][22][79][80][81]
Nelneonatol'uretra è già perfettamente sviluppata, e misura in media1,5 cmdi lunghezza per6 mmdi diametro medio, raggiungendo le dimensioni definitive entro i 14 anni.[18][26][82][83]La sua crescita è lentissima e spesso non graduale: uno studio condotto su diverse decine di pazienti ha mostrato che l'uretra parte da una misura di1,5±0,3 cmnel neonato, arrivando a una media di2,5 cmentro i 3 o 5 anni e alla lunghezza definitiva di circa 3 cm apubertàultimata.[26][84][85][86]Secondo varie indagini, la crescita sarebbe molto più rapida durante il primo anno di vita: l'87% delle donne nasce con un'uretra di almeno1,5 cm,e raggiunge i2,3 cmgià entro i 6 - 12 mesi.[61][84][87]
In caso diepispadiao altre malformazioni congenite, l'uretra femminile può misurare meno di 0,9 cm persino nell'adulto.[18][49][88]Si ritiene che, in una donna adulta, la lunghezza critica dell'uretra sia approssimativamente1,5 cm;sotto questa soglia vi è un considerevole rischio di perdere la capacità di continenza, e ciò va considerato in ambitochirurgico.[66][89][90][91]
Dalle analisi effettuate, non sembra esserci una particolare dipendenza tra la lunghezza dell'uretra e caratteristiche quali altezza,massa,indice di massa corporea.[14][19][92]
Confronto con l'uretra maschile
[modifica|modifica wikitesto]- Per la sua composizione tissutale, l'andamento pressoché verticale e la presenza (seppur poco significativa) di unacresta uretralenella porzione prossimale, l'uretra femminile è considerata l'omologodell'uretra preprostaticaoprostaticanel maschio - benché quest'ultima sia più lunga (4-7 cmcontro i2,2-3,7 cmdell'uretra femminile)[18][58][93],meno dilatabile, ricca di creste e strutture annesse e inoltre presenti numerose ghiandole sia al proprio interno (ghiandole uretrali) sia esternamente (ghiandole parauretrali)[37][94][95].La stessa omologia si può trovare tra leghiandole vaginali minori,cioè delcomplesso di Skene,e leghiandole uretrali di Littréo laprostatanel maschio.[5]
- Rispetto all'uretra maschile, quella femminile è estremamente breve - anche oltre dieci volte più corta[10][11][12][13][14]- e questo aumenta in modo notevole il rischio di svilupparecistiti batteriche[10][11][96][97].A tale rischio contribuiscono illumepiù ampio e dilatabile, la vicinanza con l'ano,la mancanza delle secrezioni antibattericheprostatichee il fatto che l'urina non esegua il classico movimento "a vortice" mentre viene espulsa - movimento che svolge un'importante operazione di pulizia nell'apparato urinario maschile, soprattutto a livello dell'uretra spugnosa[98][99][100].
- D'altro canto, nella donna sono estremamente più rare l'uretritesintomatica (acuta o cronica), lastenosi uretrale,leuretrorragiee in generale lemalformazionie lelesionidel canale uretrale - tutti elementi molto comuni nel maschio, specie sotto i 25 anni.[101][102][103]La probabilità di sviluppare lesioni uretrali è infatti oltre dieci volte più bassa nelle donne rispetto agli uomini, e la gravità inferiore; la differenza è ancora più nitida per le uretrorragie, che coinvolgono buona parte dei maschi adolescenti.[78][104][105][106][107]Anche itumoriuretrali sono sensibilmente più rari nella donna.[108][109][110]
- Infine, il maggiore lume dell'uretra femminile e la sua notevoleelasticitàlatitudinale (dilatabile in larghezza fino a30 mm) consentono più agevolmente il passaggio distrumenti d'indagine,calcoli renaliecoaguli,che nell'uretra maschile - molto lunga, ristretta e poco dilatabile - tendono invece a bloccarsi o a provocareabrasionicon pericolose conseguenze.[17][36][111][112]Strumenti diagnostici di oltre due centimetri possono essere inseriti senza rischi particolari.[15][30][73]
- L'uretra femminile possiede, tuttavia, minoreelasticità longitudinale,poiché non è sottoposta naturalmente atrazioniimportanti, quali l'erezioneo l’allargamento prostatico nel maschio;[80][81][113]inoltre è sensibilmente meno innervata a parità disuperficie.[33][114][115]
Uretra maschile
[modifica|modifica wikitesto]Descrizione generale
[modifica|modifica wikitesto]Visione complessiva
[modifica|modifica wikitesto]L'uretra maschile è un canale considerevolmente lungo (circa18-20cma riposo),[12][13][14][92][116]eterogeneo, dallumeristretto e poco dilatabile ma dotata di grande elasticità longitudinale[79][117][118].Ha origine a livello delcollo vescicale(orifizio uretrale interno), rientrando di almeno0,5 cmnellavescicastessa,[40][119][120]e termina a livello delmeato uretrale esternoche sbocca esternamente nelglande del pene.[73][121][122]Oltre al passaggio dell'urina,nel maschio l'uretra consente anche la fuoriuscita delliquido seminale,delliquido pre-eiaculatorioe di diverse altresecrezioniprovenienti da migliaia di ghiandole uretrali e parauretrali.[3][4][5]Il suo decorso è siapelvico(dalla vescica allametà ventraledelpene) sia esterno (lametà dorsaledel pene), e designa una sorta diS(conoide).[27][51][123]
Nell'uretra maschile si distingue anzitutto una porzione posteriore: l'uretra prossimale o retrograda, lunga7-10 cma riposo,[12][13][14][124][125]posta prossimalmente alcorpo spugnosoe circondata in parte dellaprostata,in cui confluiscono i numerosidotti eiaculatori[1][41][125].Questa porzione parte dall'uvula vescicalee attraversa ildiaframma urogenitalegiungendo fino albulbo dell'uretra,e viene divisa ulteriormente in tresegmenti:uretra preprostatica(sezione caudale e craniale),uretra prostatica(sezione distale, mediana e prossimale) e infineuretra membranosa.[2][126][127][128]Si distingue poi una porzione anteriore, l'uretra distale o anterograda, che corrisponde sostanzialmente all'uretra spugnosa o peniena: lunga15-25 cma riposo,[12][13][14][51]raccoglie le secrezioni deidotti pre-eiaculatori,è del tutto inclusa nel corpo spugnoso e neicorpi cavernosied è sia pelvica sia esterna nel suo decorso.[35][129][130]Tale sezione attraversa il pene nella sua interezza fino al meato uretrale, comprendendone sia la porzione ventrale sia quella dorsale, e viene ulteriormente distinta in tre segmenti: uretra bulbare (sezione ampollosa e lacunosa), uretra pendula e infine uretra navicolare.[131][132][133][134]
A diversi segmenti possono corrispondere differentitonachee diverse tipologie diepitelio,ciascuna delle quali può essere ritrovata (perlomeno in minima percentuale) nell'uretra femminile.[8][51][52]Inoltre, l’uretra prossimale e quella distale tendono ad essere considerate due strutture completamente diverse ed eterogenee, soprattutto ai fini di unintervento chirurgicoo di uno studio approfondito; questa differenza è molto evidente a livellosintomaticoe in caso diuretriteostenosi uretrale,condizioni molto comuni nei maschi specie se giovani.[16][103][135]Alcuniurologiconsiderano addirittura ciascun segmento in modo separato e distinto.[16][94][136]
Dal punto di vista della composizionetissutale,nell'uretra preprostatica e prostatica prevale l'epitelio di transizione(urotelio), seguito dall'epitelio colonnare stratificatoe dall'epitelio colonnare pseudostratificatonell'uretra membranosa.[1][15][137]Nell'uretra spugnosa si ritrova nuovamente l'epitelio pseudostratificato, nella porzione prossimale ovvero l'uretra bulbare, seguito dall'epitelio squamoso stratificatopresso l'uretra pendula e navicolare, includendo anche ilvestibolo uretralee dunque il meato uretrale esterno.[1][15][137][138]L'urotelio dell'uretra prostatica, inoltre, è immediatamente circondato daltessuto ghiandolareestromaledellazona periuretrale della prostata.[1][15][137]
Una caratteristica peculiare dell'uretra maschile è la presenza di numerosissimeghiandole uretralieparauretrali,le cuisecrezioniuscenti dalle lacune uretrali, svolgono innumerevoli funzioni sialubrificantieprotettive,sia a livello dell'eiaculazionee dellapre-eiaculazione.[1][2][139]Queste ghiandole si trovano in ogni segmento uretrale oppure circondano l'uretra stessa, e il loro numero complessivo è nell'ordine delle migliaia; in particolare, le ghiandole uretrali di Littré e le ghiandole unicellulari si collocano lungo tutto il percorso dell'uretra, pur concentrandosi in prevalenza nell'uretra spugnosa.[6][140][141][142][143]
Si riscontrano inoltre strutture di rilievo disposte nel decorso del canale, ad esempio lecreste uretrali(presenti in tutti i segmenti ma di cospicue dimensioni nei due più prossimali), ilcollicolo seminale,l'utricolo prostatico,l'ampolla uretrale,lafossa bulbare dell'uretrae lafossa navicolare dell'uretra.[39][144]Molto importante poi la presenza di strutture esterne con funzione di sostegno, protettiva ederettile,quali i corpi cavernosi e il corpo spugnoso (ospugna uretrale maschile).[38][130][145]
L'uretra prossimale è stabilizzata dailegamenti pubouretrali posteriori,che si portano dalla faccia posteriore dell'osso pubicoall'uretra, dallegamento puboprostaticoe infine dallafascia uretraleo legamento uretropelvico.[1][146][147]L'uretra distale è invece sorretta dailegamenti pubouretrali posteriori,dallegamento arcuato,dallegamento trasverso profondo del perineo(questo solo nella sezione mediana) e dallegamento sospensorio del pene.[1][148][149]
Suddivisione e classificazione
[modifica|modifica wikitesto]Esistono tre differenticlassificazionidell'uretra maschile, che raggruppano i varisegmentiuretrali in regioni più ampie, secondo diversi criteri:
1. La prima suddivisione, la più utilizzata,[1][2]riunisce i segmenti secondo un criterio di composizionetissutale,considerando in particolare il loroepitelioprevalente e le molteplicighiandolein essi contenute (ghiandole uretrali) o che li circondano (ghiandole parauretrali). Si delineano così due regioni principali:
- Uretra prossimaleoposterioreoretrograda:la porzione che va dall'uvula vescicale(uretra preprostatica, sezione caudale) fino al bulbo dell'uretra (uretra membranosa), passando attraverso l'atrio uretrale(e dunque l'orifizio uretrale interno), la prostata e il diaframma urogenitale. Viene divisa inuretra caudaleoretropubica(i primi 2/3 circa) ecranialeopostprostatica(il restante 1/3 circa).[150][151][152][153][154]Lunga7-10 cma riposo,[12][13][14][124][125]per un diametro medio di10,5 mm,[23][155][156]comprende per intero i primi tre segmenti e raccoglie le secrezioni deidotti eiaculatori.[1][41][125]Il suo decorso è per buona approssimazione verticale nei giovani con una prostata sana, designando la prima curva di rilievo (l'arco uretraleo uretropelvico) presso l'uretra membranosa.[2][126][127][128]
- Uretra distaleodanterioreoanterograda:la porzione interamente contenuta nel pene (metà dorsale e ventrale), si estende dall'uretra bulbare fino al meato uretrale esterno (uretra navicolare), designando una cospicua doppia curva adSin condizione di riposo.[27][51][123]Corrisponde perfettamente all'uretra spugnosao peniena, ed è contenuta per intero nei corpi cavernosi e nel corpo spugnoso.[35][129][130]Lunga15-25 cma riposo,[12][13][14][51]per un diametro medio di6 mm,[23][155][156]raccoglie le secrezioni dei dotti pre-eiaculatori, ed è sia pelvica sia esterna nel suo decorso.[35][129][130]
2. Un'altra possibile suddivisione considera semplicemente la posizione dei segmenti uretrali rispetto al corpo, e dunque distingue il tratto interno (incluso nellepelvi) da quello esterno (cioè la porzione dorsale del pene). Si delineano di conseguenza due regioni:
- Uretra pelvicaodintrapelvicaoprossimaleosuperiore:la porzione completamente interna del canale urinario, si estende dall'uvula vescicale fino al termine dell'uretra bulbare (sezione lacunosa), ove la parte ventrale del pene lascia spazio a quella dorsale. Misura17-20 cma riposo[15][35][130][157][158][159]e accoglie in sé sia i dotti eiaculatori sia quelli pre-eiaculatori.[126][127][128][141]
- Uretra penileodextrapelvicaodistaleodinferiore:la porzione esterna e visibile del canale, interamente compresa nella metà dorsale del pene.[12][51][158]Lunga7-15 cma riposo,[15][35][130][160]accorpa in sé l'uretra pendulae l'uretra navicolare,estendendosi fino al meato uretrale.[35][129][130][161]
3. Un'ultima classificazione raggruppa i segmenti in base alla regione anatomica e agliorganiche attraversano o con cui sono a contatto; è particolarmente utile nello studio e nella divisione delle ghiandole di Littré e unicellulari. Vengono così distinte tre regioni:
- Uretra pelvicaodampollareoposterioreoretrograda:la porzione che va dall'uvula vescicale (uretra preprostatica,sezione caudale) fino albulbo dell'uretra(uretra membranosa), passando attraverso l'atrio uretrale (e dunque l'orifizio uretrale interno), la prostata e il diaframma urogenitale. Viene divisa inuretra caudaleoretropubica(i primi 2/3 circa) ecranialeopostprostatica(il restante 1/3 circa).[150][151][152][153][154]Lunga7-10 cma riposo,[12][13][14][124][125]per un diametro medio di10,5 mm,[23][155][156]comprende per intero i primi tre segmenti e raccoglie le secrezioni dei dotti eiaculatori.[1][41][125]Il suo decorso è per buona approssimazione verticale nei giovani con una prostata sana, designando la prima curva di rilievo (l'arco uretrale o uretropelvico) presso l'uretra membranosa.[2][126][127][128]Il termine "uretra ampollare"è usato anche per indicare l'uretra bulbare.
- Uretra perinealeoventraleomedianaodintermedia:la porzione che attraversa la metà ventrale del pene: corrisponde perfettamente all'uretra bulbare ed è contenuta nelperineo.Lunga in media10 cma riposo,[131][162][163][164][165]il suo decorso designa una semiconoide in condizione di riposo.[27][51][75][123]
- Uretra penileodorsaleodanterioreodanterograda:la porzione esterna e visibile del canale, interamente compresa nella metà dorsale del pene.[12][51][158]Lunga7-15 cma riposo,[15][35][130][160]accorpa in sé l'uretra pendula e l'uretra navicolare, estendendosi fino al meato uretrale.[35][129][130]
Come anticipato, la prima classificazione è la più utilizzata, in quanto rappresenta meglio le analogie nella composizione tissutale dei segmenti uretrali coinvolti.[1][2]La terza è invece molto usata quando occorre studiare e analizzare le ghiandole di Littré e le ghiandole unicellulari in base alla loro posizione.[6][67]Diversi manuali dividono allo stesso modo anche l'uretra prostatica,distinguendo una sezione prossimale, una mediana e infine una distale; questa classificazione risulta particolarmente utile nello studio delle ghiandole prostatiche aberranti.[166][167][168][169]
Configurazione interna e pervietà
[modifica|modifica wikitesto]Come avviene per l'uretra femminile, illumecentrale del canale a riposo (non dilatato) è virtuale, e appare come una fessura variabile per forma o dimensione secondo il segmento considerato. In particolare, la forma del lume èstellatanell'uretra preprostatica,semilunarea convessità anteriore nell'uretra prostatica (arcuatopresso ilcollicolo seminale), irregolarmentetrasversalee stellato nell'uretra membranosae spugnosa, infinesagittalepresso il meato uretrale esterno. Il diametro varia ampiamente secondo il segmento considerato, passando da0,4-0,5 mma1,0-1,1 mm.[44][170][171][172][173]
In fase di distensione, il lume diviene pressoché cilindrico (in piccola parte si può notare anche con l'erezionee ilriempimentovescicale); sono tuttavia presenti allargamenti e restringimenti, da tenere in considerazione quando si debba inserire unostrumento endoscopico.[44][174][175]In particolare l'atrio uretrale(includendo l'orifizio uretrale interno), l'uretra membranosa e il vestibolo uretrale (includendo il meato uretrale esterno) costituiscono i principali restringimenti, di cui gli ultimi due rappresentano le porzioni più strette e meno dilatabili del canale.[44][176][177]Al contrario, si riscontrano consistenti dilatazioni presso l'uretra prostatica, l'ampolla uretrale,lafossa del bulbo uretralee lafossa navicolare dell'uretra.[44][172][173]
La superficie interna dell'uretra (pavimento uretrale) è percorsa da decine di sottili pieghe longitudinali, leplichemucose(cristaeorugae), che in buona parte scompaiono durante la distensione (eccetto per le fessure più notevoli). Queste pliche tendono a concentrarsi nell'uretra prostatica e preprostatica, dove prendono il nome dicreste uretrali,ma possono essere rinvenute in ogni segmento.[39][44][113]L'esempio più emblematico è il collicolo seminale, un cospicuo ripiegamento dell'uretra prostatica, che continua in una lunga piega mediana della mucosa, lacresta uretrale superioreo cresta fallica, che si estende fino all'uvula della vescicaposteriormente, e fino all'uretra spugnosa tramite i duefrenuli uretralianteriormente.[39][178]L'altra piega di rilievo è, nell'uretra preprostatica, lacresta uretrale inferioreo cresta caudale; nell'uretra prostatica si rinvengono invece isolchi uretrali lateralidel collicolo seminale, confluenti neiseni prostatici,nonché un ampio affossamento noto comeutricolo prostatico.[1][44][179]Infine, come si è anticipato, il lume dell'uretra va incontro a notevoli slargamenti nelle aree denominatefossaeoampullae,in particolare l'ampolla uretrale e la fossa del bulbo uretrale situate presso ilbulbo dell'uretra,appena sopra laradice del pene,e successivamente la fossa navicolare dell'uretra entro ilglande.[44][172][173]
Un'altra caratteristica della superficie interna è la presenza di migliaia di minuscole depressioni e recessi, le lacune uretrali (lacunaeocriptae), che ospitano le ghiandole uretrali vere e proprie oppure ricevono i dotti delle ghiandole parauretrali, che circondano l'uretra.[180][181][182]Le lacune sono più voluminose se contengono la ghiandola stessa, arrivando a formare micropapille in evidenza, e più discrete se vi passa solamente il dotto portatore del secreto, quando cioè la ghiandola è collocata nella zona periuretrale.[180][181][182]Si riscontrano lacune e ghiandole in tutti i segmenti uretrali, a partire dall'uvula vescicale (uretra preprostatica caudale) per arrivare al meato uretrale esterno (uretra navicolare), tuttavia sono più concentrate in alcune zone: l'uretra spugnosa, prostatica e preprostatica.[1][6][181]Di particolare importanza sono lelacune di Morgagni,spesso ospitanti le ghiandole di Littré e presenti lungo tutto il canale ma soprattutto nella porzione spugnosa.[6][35][181]Assumono particolare rilievo e profondità presso la fossa navicolare dell'uretra, ove le ghiandole lacunari o di Morgagni compongono laLacuna magnao seno di Guerin, una depressione della mucosa di notevole entità.[183][184][185]Se una qualunque di queste ghiandole viene infettata o s'infiamma, la conseguenteiperplasiapotrà portare aedema,ostruzioneestenosi uretrale,fenomeno che tende spesso a riguardare laprostata,la ghiandola parauretrale per eccellenza.[15][113][172]
Misure
[modifica|modifica wikitesto]Lunghezza a riposo
[modifica|modifica wikitesto]La lunghezza dell'uretra maschile a riposo non è univoca nell'adulto,al contrario mostra variazioni molto ampie, che dipendono da vari fattori: anzitutto le dimensioni delpene,quindi il volume dellaprostatae la lunghezza delcollo vescicale(e dunque la pienezza dellavescica).[41][174][186]Gli strumenti utilizzati per indagare su questo dato sono lasonografia,l'uretrografiae infine misurazioni dirette; è tuttavia necessario che le analisi vengano condotte avescicavuota e in completa assenza dierezione(pene flaccido), poiché entrambe queste condizioni vanno ad allungare notevolmente il canale, falsando l'esito.[14][187][188]Anche nelle persone sopra i 45 anni il dato può essere alterato, poiché le maggiori dimensioni della prostata distendono l'uretra prostaticain modo non trascurabile;[113][127][189]la maggiore estensione si registra di norma sopra i 65 anni.[41][157][188]
In generale, le misurazioni effettuate mostrano dati molto variabili: da persone in cui l'uretra supera appena i20cma individui in cui sorpassa i30 cm.[187][190][191][192][193][194]Una prima indagine, effettuata su oltre cento volontari sotto i 25 anni, ha mostrato che la lunghezza dell'uretra maschile varia liberamente tra i 20 cm e i 29 cm, con unamediadi23,6±1,3 cm.[14][92][195][196]Il grafico che descrive il risultato dell'indagine mostra che i dati si dispongono in unacurvasimmetricaintorno a questo range, e in modo progressivamente più sporadico nei casi fuori da questo intervallo.[14][135]Una seconda indagine, effettuata con le stesse tecniche della precedente ma stavolta su diverse centinaia di volontari sotto i 30 anni, ha mostrato lunghezze comprese tra i21 cme i31 cm,con una media di24,4±1,6 cm.[12][13][197][198][199]Lestimealla base di questo secondo studio ipotizzavano una lunghezza teorica pari a22-31 cm(di cui18-25 cmper l'uretra spugnosa), e sono state per gran parte confermate.[12][13][200][201][202]La porzione di canale soggetta alla maggior variazione è risultata, in entrambe le indagini, l'uretra spugnosa, con una lunghezza media intorno ai20 cmma di fatto ampiamente variabile tra i15 cme i25 cm.[12][13][51][203][204][205]Considerando le proporzioni, invece, la maggiore variazione si è riscontrata a livello dell'uretra preprostaticae dell'uretra membranosa:la lunghezza di entrambe può infatti oscillare di almeno tre volte tra il dato massimo e il dato minimo.[1][2][157]Un sondaggio spagnolo, infine, ha distinto due fasce campionarie: la prima conteneva misure nel range20-25 cm,la seconda si poneva nel range25-30 cm(con apici sopra i31 cm); buona parte dei soggetti tendeva a collocarsi a metà tra le due fasce, per approssimazione sui24 cm.[187][192][197][205][206]I dati riportati in precedenza sono stati confermati da altre indagini successive, che mostrano una variabilità tra i20 cme i31 cmcm per un campionario pari ad almeno il 95% dellapopolazionemaschile, con una media aritmetica intorno ai25 cm,[132][207][208][209][210]o più precisamente24±2 cm.[106][116][192][211][212]
Nelneonatol'uretra è sviluppata in modo pressoché completo, e misura già il doppio di quella di una donna adulta, con una media di6 cm.[14][20][92][157]Uno studio effettuato su diverse decine di neonati ha mostrato che buona parte delle misurazioni si colloca nel range6±0,4 cm,designando una curva simmetrica; tuttavia i valori possono variare in modo significativo da individuo a individuo, con neonati la cui uretra non supera i5 cme altri in cui sorpassa i7,5 cm.[14][92][157][173]Una seconda analisi, su scala meno ampia, ha riportato risultati relativamente simili, variabili tra i5,5 cme i7 cmma sempre con una media di6 cm.[26][157][213][214]Secondo i dati ottenuti da altre indagini, l'uretra si estende gradualmente nel corso di varie fasi dellacrescita,raggiungendo (in media) i9 cmentro i 3 anni, i12 cmentro ilperiodo prepuberale,i17 cmapubertàterminata e infine la lunghezza definitiva tra i 17 e i 19 anni.[15][26][61][84][85][86][214]Alcuni studi più recenti sembrerebbero però suggerire che l'uretra raggiunga lo sviluppo definitivo già prima dei 17 anni, ultimandosi già a 16 anni in buona parte dei casi.[26][160][215]Può essere interessante notare che la lunghezza di un singolo segmento uretrale nel neonato non è proporzionale a quella che raggiungerà nell'adulto: ad esempio, l'uretra prostaticae l'uretra membranosa misurano entrambe0,5 cmalla nascita, ma la loro estensione differisce in modo significativo nell'adulto (1,5-5 cme4-7 cmrispettivamente).[1][26][41][157]
Proprio come per le femmine, non sembra esserci una particolare dipendenza tra la lunghezza dell'uretra e caratteristiche quali altezza,massaeindice di massa corporea.Questo vale anche per l'allungamento uretrale dovuto al fenomeno dell'erezione.[14][19][92]
Elasticità longitudinale
[modifica|modifica wikitesto]Come detto in precedenza, l'uretra maschile possiede una notevole elasticità longitudinale, che consente un allungamento importante senza il rischio di rotture e senza particolari dolori, anche in caso di importantitrazioni meccaniche.[79][80][212]Queste variabili vengono sempre scartate durante le misurazioni, che sono effettuate in condizioni di totale riposo.[14][188]In particolare, l'uretra si estende in corrispondenza delle seguenti condizioni:
- Il fenomeno dell'erezione distende notevolmente l'uretra spugnosa nella sua totalità, a causa del rigonfiamento deicorpi cavernosie delcorpo spugnoso.In genere l'allungamento ammonta a5-10cmdurante il culmine, con un range medio di6,7-7,2 cm,[216][217][218][219]ma in alcuni individui può essere molto minore o viceversa molto maggiore.[14][79][175][220]
- La pienezza dellavescicaestende di svariate volte l'uretra preprostatica(situata dentro il collo vescicale) e, in misura molto minore, l'uretra prostatica. L'allungamento è di circa1,5-2 cmse la vescica è moderatamente piena (300 ml), ma può arrivare a3 cmin caso di grande riempimento (ben oltre500 ml).[40][221][222]
- L'aumento dell'età è correlato ad un'estensione dell'uretra prostatica, a causa del maggior volume dellaprostata.Le indagini effettuate mostrano un allungamento medio compreso tra 1 e 3 cm entro i 65 anni di età.[14][113][188]
- La presenza di traumi o patologie anche molto comuni, come l'iperplasia prostatica benigna,incide pesantemente sull'estensione del canale. Una prostataiperplasticapuò allungare l'uretra prostatica anche di3-6 cm,tanto da farle raggiungere una misura di8-10 cm.[124][223][224][225]
Come si può notare da questi dati, l'uretra maschile può essere sottoposta a trazioni molto importanti senza particolari rischi o dolori (ma solo in senso longitudinale), consentendo allungamenti inaspettati. Il comportamento varia, comunque, da persona a persona.[215][226][227]
Diametro
[modifica|modifica wikitesto]Per quanto riguarda ildiametro,vi è minore variabilità tra un individuo e l'altro (in assenza di anomalie come lastenosi uretrali), tuttavia il dato non è uniforme, e cambia in modo radicale in base al segmento uretrale considerato.[16][68]Lamedia ponderata,ottenuta considerando le misure di ciascun segmento, è pari a6,8±0,4 mm,dunque sensibilmente inferiore al diametro medio femminile.[128][228][229]Occorre inoltre specificare che l'uretra maschile è scarsamente dilatabile se comparata a quella femminile (che può essere allargata fino a30 mm),[74][75][76][77]e soprattutto alterna porzioni di ampiolumea porzioni estremamente strette.[9][16][68]In queste zone è molto probabile il blocco di masse, come coaguli e calcoli renali, che risultano infatti notevolmente più pericolose nel maschio, a causa del ristretto lume.[17][36][111][112]
In particolare, il diametro varia ampiamente dai10-15 mmdell'uretra prostatica (in un giovane) ai4-5 mmdell'uretra membranosa, che è peraltro la porzione meno dilatabile, e delvestibolo uretrale(includendo ilmeato uretrale esterno).[9][23][29][155][230]Il tratto più vicino alla media ponderata è senza dubbio l'uretra spugnosa, il cui lume medio ammonta a6-7 mm.[35][231][232]Occorre specificare che il lume dell'uretra prostatica tende a decrescere sensibilmente con l'aumentare del volume della prostata, un evento molto comune (se non inevitabile) negli uomini sopra i 45 anni; negli anziani può ridursi a meno di5 mmanche in assenza di patologie.[40][41][51]In generale, l'iperplasia prostatica benigna e l'ipertrofiadi una qualsiasi delle varie ghiandole uretrali o parauretrali può portare a costrizione dell'uretra, con conseguenteuretritee rischio diritenzione urinaria,nonché i classici sintomi diuretrodinia,disuria,stranguria,uretrorragia.[40][233][234]Anche il fenomeno dell'erezione e la pienezza dellavescicapossono contribuire a ridurre, temporaneamente, il diametro dell'uretra in alcuni dei suoi segmenti (spugnosa e preprostatica in particolare).[1][174][235]
Uretra prossimale
[modifica|modifica wikitesto]L'uretra prossimale,chiamata ancheuretra retrogradaoposteriore,è la prima parte dell'uretra maschile. Lunga in media7-10cm,[12][13][14][124][125]ha origine direttamente nelcollo vescicalee si estende fino ad incontrare ilbulbo dell'uretrao bulbo membranoso (situato presso ilbulbo del pene,ove inizia lametà ventralepeniena).[236][237][238]Questa porzione passa attraverso l'atrio uretrale(che include l'orifizio uretrale interno), laprostatae ildiaframma urogenitale,e riceve idotti seminaliprovenienti daivas deferense dallevescicole seminali.[94][179][239]Situata prossimalmente alcorpo spugnosoe per buona approssimazione verticale nei giovani con una prostata sana, nell'ultima porzione designa il tratto iniziale di unaconoide,formando l'arco uretraleo uretropelvico; il suo decorso è interamentepelvico.[40][41][240]
L'intera uretra prossimale ha origine dallaparte pelvicadelseno urogenitale,che contribuisce inoltre a formare leghiandole bulbouretrali;nelle femmine compone invece parte dellavagina.[241][242]Questo tratto di canale viene ulteriormente diviso in tre segmenti:uretra preprostatica(sezione caudale e craniale),uretra prostatica(sezione prossimale, mediana e distale) e infineuretra membranosa.[75][126][127]Ildiametroe l'elasticitàdi ciascun segmento sono disomogenei e molto variabili, passando dai10-15 mmdell'uretra prostatica, la porzione più dilatabile, ai4-5 mmdell'uretra membranosa, la porzione peraltro meno dilatabile; il dato medio complessivo ammonta a10,5 mm.[23][155][243][244][245]Anche itessuticambiano in modo radicale secondo il segmento considerato, variando dall'epitelio di transizione(urotelio) dell'uretra preprostatica e prostatica all'epitelio pseudostratificato colonnareestratificato colonnaredell'uretra membranosa.[51][114][203]Nel tratto mediano dell'uretra prostatica, l'urotelio è immediatamente circondato daltessuto ghiandolareestromaledellazona periuretrale della prostata;nell'uretra membranosa è invece avvolto da spessi strati dimuscoli scheletrici.[1][15][137]
In alcunimanuali,l'uretra prossimale viene suddivisa in due ulteriori sezioni principali:
- Uretra caudaleoretropubica:comprende i primi 2/3 circa dell'uretra anteriore, ovvero l'uretra preprostatica e l'uretra prostatica fino al punto in cui fuoriesce dalla prostata (sezioni prossimale e mediana).[150][151][152][153][154]Il terminecaudalefa riferimento sia alla sua posizione retrograda, sia al fatto che lefibre allungatedella suatonaca muscolaresiano disposte caudalmente, verso iltrigono vescicale.[246][247][248]Questa direzione è evidenziata dal verso di percorrenza delle creste uretrali ivi presenti, di cui lacresta uretrale inferioreo appunto cresta caudale; inoltre, i fasci muscolari longitudinali degliureteriproseguono in senso anticaudale verso l'apice del trigono,continuando nellacresta uretrale superiore.[44][150][172][249]
- Uretra cranialeopostprostatica:costituisce il restante 1/3 circa dell'uretra anteriore, includendo l'uretra prostatica distale (che emerge dall'apice della prostata) e l'uretra membranosa.[150][151][152]Il terminecranialesi riferisce all'apice della prostata, una sporgenza a fondo cieco, o semplicemente indica una posizione frontale in corrispondenza di un'estremità (come avviene per lavagina).[250][251][252][253]
L'uretra retrograda comprende, all'interno del proprioperimetroe intorno a sé, varie tipologie dighiandole uretralieparauretralinelle rispettive lacune, il cui numero complessivo è dell'ordine delle migliaia; come in ogni tratto del canale, sono presenti anche le ghiandole uretrali di Littré e le ghiandole unicellulari.[6][41][141]Da sottolineare la presenza, nella regione periuretrale, della prostata, dellevescicole seminalie delle ghiandole bulbo-uretrali (che tuttavia riversano il proprio secreto solo nel tratto successivo, ovvero l'uretra bulbomembranosa).[1][51][141]Sono inoltre presenti diverse strutture annesse, che includono ad esempio lecreste uretrali(presenti lungo tutta l'uretra ma di cospicue dimensioni nei due segmenti più prossimali), ilcollicolo seminalee l'utricolo prostatico.[39][144]L'uretra prossimale è stabilizzata dailegamenti pubouretrali posteriori,che si portano dalla faccia posteriore dell'osso pubicoall'uretra, dallegamento puboprostaticoe infine dallafascia uretraleo legamento uretropelvico.[1][146][147]
Se si sceglie di adottare unaclassificazionealternativa, che considera l'uretra prossimale come la porzione puramente interna allepelvi(uretra pelvica), allora i segmenti da preprostatico a membranoso costituiscono indicativamente poco meno della prima metà, mentre l'uretra bulbare rappresenta la sezione mediana operineale.[158][159]
Uretra preprostatica
[modifica|modifica wikitesto]Uretra prostatica
[modifica|modifica wikitesto]Uretra membranosa
[modifica|modifica wikitesto]L'uretra membranosa,chiamata ancheuretra trigonale,diaframmaticaosfinteriale,è il segmento più distale dell'uretra retrograda, che parte dall'uretra postprostatica e arriva fino al bulbo uretrale (ove incontra la metà ventrale del pene), passando attraverso ildiaframma urogenitale.Questo segmento è interamente circondato dal
- L'uretra prostaticaè la porzione dell'uretra, lunga3-4 cm,che decorre all'interno della prostata, vicina alla faccia anteriore e termina presso l'apice della prostata. La caratteristica più importante di questo tratto dell'uretra è la cresta uretrale, un rilievo ricoperto da mucosa che sporge nel lume a partire dalla sua parete posteriore, facendolo divenire arcuato in sezione. Il solco che si viene a formare ai lati della cresta uretrale è il solco laterale, sulla sua superficie sbocca un numero variabile (15-20) di condotti prostatici che secernono il liquido prostatico. A circa metà lunghezza della cresta uretrale è presente una prominenza, dettaverumontanumo collicolo seminale che è perforato da un orifizio detto utricolo prostatico. Ai lati dell'utricolo o al suo interno sboccano i due condotti eiaculatori che vi convogliano lo sperma. L'utricolo è un piccolo canale a fondo cieco profondo circa mezzo centimetro in cui sboccano i dotti di piccole ghiandole mucose ed eventualmente, come detto, i condotti eiaculatori. Si pensa che sia il corrispettivo maschile della vagina o dell'utero (da qui "utricolo", cioè "piccolo utero" ).
- L'uretra membranosaè la porzione distale dell'uretra posteriore, lunga circa1-2 cm,presenta un lume stellato in sezione trasversale. È la porzione che attraversa il diaframma urogenitale, affiancata dalle due ghiandole bulbouretrali del Cowper, non ne riceve il secreto che invece si dirige in basso sboccando nella porzione successiva.
Uretra distale
[modifica|modifica wikitesto]- L'uretra bulbare,lunga circa 4 cm, è accolta dal bulbo, cioè la prima porzione dell'uretra spongiosacaratterizzata da un notevole slargamento. Esternamente, questo è ricoperto dal muscolo bulbocavernoso del contingente superficiale dei muscoli del perineo.
- L'uretra pendula,o peniena, è la porzione che scorre all'interno del pene. Circondata dal corpo spongioso (mediale rispetto ai corpi cavernosi), presenta uno slargamento a livello del glande in cui l'epitelio cambia: passa da epitelio di transizione, tipico delle vie urinarie, a epitelio pavimentoso stratificato molle, andando quindi ad assomigliare alla mucosa peniena che trova all'uscita dell'orifizio ureterale.
Anatomia comune
[modifica|modifica wikitesto]Arterie
[modifica|modifica wikitesto]L'uretra maschile è irrorata da vasi arteriosi diversi a seconda della porzione di cui si tratta. L'uretra prostatica riceve rami arteriosi dall'arteria rettale mediae dall'arteria prostatica;l'uretra membranosa riceve rami dall'arteria pudenda interna;dall'arteria rettale mediae dall'arteria trasversa profonda del perineo;l'uretra spongiosa riceve rami dall'arteria pudenda interna,dall'arteria uretralee da rami dell'arteria dorsale del pene.
L'uretra femminile è irrorata dall'arteria vaginale,dall'arteria vescicale inferioree dall'arteria pudenda interna.
Vene
[modifica|modifica wikitesto]Nel maschio il sangue viene drenato da un plesso sottomucoso che si scarica nelplesso venoso pudendoe nelplesso vescicoprostaticoin alto, e nellevene profonde del pene.
Nella femmina il plesso venoso uretrale drena nel plesso venoso vescicale del collo della vescica e nella vena pudenda interna.
Linfa
[modifica|modifica wikitesto]Nella femmina i vasi linfatici dell'uretra drenano nei linfonodi iliaci interni ed esterni.
Innervazione
[modifica|modifica wikitesto]
Le fibre simpatiche pregangliari dell'uretra originano dalla colonna intermedio laterale del midollo spinale, si portano al tronco del simpatico tramite i nervi comunicanti bianchi, quindi al plesso ipogastrico inferiore dove sinaptano. Le fibre simpatiche postgangliari dal plesso ipogastrico inferiore e in particolare dai nervi attorno alle arterie vescicali si distribuiscono all'organo. Le fibre pregangliari parasimpatiche originano da neuroni dei neuromeri sacrali del midollo spinale (S2-S4), si dirigono al plesso vescicale dove sinaptano. Le fibre parasimpatiche postgangliari si distribuiscono alla muscolatura della parete dell'uretra a partire dal plesso vescicale. Le fibre sensitive decorrono nei nervi splancnici pelvici, sinaptano nei gangli delle radici dorsali dei neuromeri S2-S4.
Anatomia microscopica
[modifica|modifica wikitesto]La parete dell'uretra è delimitata da due tonache (mucosaemuscolare) nell'uretra femminile e nel tratto prostatico e in quello membranoso nel maschio, mentre nel tratto penieno ve ne è una sola (tonaca mucosa). L'epitelio di rivestimento nel primo tratto è di transizione, come quello della vescica, nella parte prostatica è batiprismatico e infine pavimentoso, composto non corneificato, fino all'orifizio uretrale esterno dove si continua con l'epidermidedel glande o dellavulva.Sono presenti due strati muscolari: uno strato interno ditessuto muscolare liscio(andamento longitudinale e circolare), uno esternostriatoche prende il nome di muscolo sfintere striato dell'uretra. Lungo la porzione cavernosa dell'uretra, è possibile notare numerosi avallamenti, chiamati lacune del Morgagni. Rappresentano lo sbocco delle ghiandole del Littré, che lubrificano e proteggono la porzione membranosa e peniena tramite una secrezione mucosa.
Lo studio dell'uretra si effettua con l'uretrografia.
Patologia
[modifica|modifica wikitesto]Problemi nell'organogenesi dell'uretra possono determinare nel maschioipospadiaqualora l'orifizio esterno dell'uretra sia posto inferiormente rispetto alla normale posizione all'apice delglandeedepispadiaqualora sia posto sulla superficie superiore del pene.
Le infezioni dell'uretra prendono il nome diuretriti.La più importante è l'uretritegonococcica.
La minor lunghezza del condotto nella femmina favorisce un più facile accesso deigermiallavescicaspiegando la maggior incidenza dellacistitenel sesso femminile.
Note
[modifica|modifica wikitesto]- ^abcdefghijklmnopqrstuSusan Standring,Anatomia del Gray 41 ed.: 2 Volumi,Edra, 6 febbraio 2017,ISBN978-88-214-4164-6.URL consultato il 19 giugno 2020.
- ^abcdefghiAnatomia del Gray,subooks.google.it.
- ^abF.M. Solivetti, A. Drusco e G. Pizzi,Sonographic features of penile-gland lithiasis,inJournal of Ultrasound,vol. 11, n. 2, 16 maggio 2008, pp. 79-81,DOI:10.1016/j.jus.2008.03.002.URL consultato il 9 giugno 2020.
- ^ab(EN)Urethral gland | anatomy,suEncyclopedia Britannica.URL consultato il 9 giugno 2020.
- ^abc(EN)Skene's Glands Vs. Bartholin's - Vaginas Make Their Own Lube!,suAllbodies,11 giugno 2019.URL consultato il 7 giugno 2020.
- ^abcdef(EN)Urethral glands,suIMAIOS.URL consultato il 15 giugno 2020.
- ^abcdefghiFemale urethra measures and calibration(PDF), sucore.ac.uk.
- ^abcdefFemale Urethra Anatomy: Overview, Gross Anatomy, Microscopic Anatomy,9 novembre 2019.URL consultato il 7 giugno 2020.
- ^abcMembranous Urethra - an overview | ScienceDirect Topics,susciencedirect.URL consultato l'11 giugno 2020.
- ^abcdefgInfezione delle vie urinarie - FEMANNOSE® N,sufemannose.ch.URL consultato il 9 giugno 2020.
- ^abcdD-mannosio e la cistite da luna di miele - FEMANNOSE® N,sufemannose.ch.URL consultato l'11 giugno 2020(archiviato dall'url originaleil 9 giugno 2020).
- ^abcdefghijklmno(EN)Male Urethra Function & Urethra Anatomy Pictures,suThe Center For Reconstructive Urology.URL consultato il 10 giugno 2020.
- ^abcdefghijklm(EN) Ivo Donkov,Current Concepts of Urethroplasty,BoD – Books on Demand, 14 novembre 2011,ISBN978-953-307-392-7.URL consultato l'8 giugno 2020.
- ^abcdefghijklmnopqrst(EN) Tobias S. Kohler, Mitchell Yadven e Ankur Manvar,The length of the male urethra,inInternational braz j urol,vol. 34, n. 4, 2008-08, pp. 451-456,DOI:10.1590/S1677-55382008000400007.URL consultato l'8 giugno 2020.
- ^abcdefghijklmnopqrstEnciclopedia medica italiana: Tonometria oculare-Zucchero,USES, 1988,ISBN978-88-03-00244-5.URL consultato il 13 giugno 2020.
- ^abcdefgh(EN) Richard S. Snell,Clinical Anatomy by Regions,Lippincott Williams & Wilkins, 2008,ISBN978-0-7817-6404-9.URL consultato il 7 giugno 2020.
- ^abcdepaginemediche.it,https:// paginemediche.it/medicina-e-prevenzione/esami/uretrocistoscopia-che-cos-e-e-come-viene-eseguita.URL consultato il 17 luglio 2020.
- ^abcdefghi(EN) Tom P. V. M. DE Jong, Meike Hirdes e Aart J. Klijn,Systematic Measurement Of Urethral Length In Girls With Luts,inJournal of Pediatric Urology,vol. 5, 1º aprile 2009, pp. S98–S99,DOI:10.1016/j.jpurol.2009.02.179.URL consultato l'8 giugno 2020.
- ^abcdef(EN) Laila Najjari, Nadine Janetzki, Lieven Kennes, Elmar Stickeler, Julia Serno, Julia Behrendt,Comparison of Perineal Sonographically Measured and Functional Urodynamic Urethral Length in Female Urinary Incontinence,suBioMed Research International,13 ottobre 2016.URL consultato l'8 giugno 2020.
- ^abcdef(EN) Howard B. Goldman,Complications of Female Incontinence and Pelvic Reconstructive Surgery,Humana Press, 28 marzo 2017,ISBN978-3-319-49855-3.URL consultato il 6 giugno 2020.
- ^abcEnciclopedia medica italiana: Tonometria oculare-Zucchero,USES, 1988,ISBN978-88-03-00244-5.URL consultato il 7 luglio 2020.
- ^abcdeYu Seob Shin, Jae Hyung You e Ji Won On,Clinical significance of anatomical urethral length on stress urinary incontinence women,inInternational Journal of Women's Health,vol. 10, 6 luglio 2018, pp. 337-340,DOI:10.2147/IJWH.S161672.URL consultato il 14 giugno 2020.
- ^abcdefghUretra in "Universo del Corpo",sutreccani.it.URL consultato il 7 luglio 2020.
- ^aburetra nell'Enciclopedia Treccani,sutreccani.it.URL consultato il 24 luglio 2020.
- ^abcdeEdyta Wlaźlak, Jacek Kociszewski e Jacek Suzin,Urethral length measurement in women during sonographic urethrocystography – an analysis of repeatability and reproducibility,inJournal of Ultrasonography,vol. 16, n. 64, 2016-3, pp. 25-31,DOI:10.15557/JoU.2016.0003.URL consultato l'8 giugno 2020.
- ^abcdefghiUrethral length in the newborn(PDF), sumedind.nic.in.URL consultato il 14 giugno 2020(archiviato dall'url originaleil 19 agosto 2019).
- ^abcdeUretra (Enciclopedia Treccani),sutreccani.it.
- ^Mario Izzo,Fiat Mixtura Secundum Artem,Booksprint, 2 agosto 2019,ISBN978-88-249-2950-9.URL consultato il 7 luglio 2020.
- ^abcd(EN) Glenn Preminger, Gopal H. Badlani e Louis R. Kavoussi,Smith's Textbook of Endourology,John Wiley & Sons, 29 novembre 2011,ISBN978-1-4443-4512-4.URL consultato l'11 giugno 2020.
- ^abcdUrethral calibration in women(PDF), suurogyn-workshop.de.
- ^Sender Herschorn,Female Pelvic Floor Anatomy: The Pelvic Floor, Supporting Structures, and Pelvic Organs,inReviews in Urology,vol. 6, Suppl 5, 2004, pp. S2–S10.URL consultato l'8 giugno 2020.
- ^Luigi Patellani,Abbozzo per un trattato di anatomia e fisiologia veterinaria: Volume Secondo,Tip. Ronchetti, 1847.URL consultato il 3 luglio 2020.
- ^abThe Urethra - Male - Female - Anatomical Course - TeachMeAnatomy,suteachmeanatomy.info.URL consultato l'8 giugno 2020.
- ^(EN)Urethra pain: Causes and when to see a doctor,sumedicalnewstoday.URL consultato l'8 giugno 2020.
- ^abcdefghijklspongy urethra,suTheFreeDictionary.URL consultato l'8 giugno 2020.
- ^abc(EN)AboutKidsHealth,suaboutkidshealth.ca:443.URL consultato il 7 giugno 2020.
- ^abresearchgate.net,https:// researchgate.net/figure/Which-parts-of-the-male-urethra-correspond-to-the-female-urethra-A-diagram-showing-the_fig1_51116691.
- ^ab(EN)Discover the Source of Female Ejaculation — The Urethral Sponge and the Paraurethral Glands | Intimate Arts Center,suintimateartscenter,22 marzo 2013.URL consultato il 20 giugno 2020.
- ^abcdefg(EN)Urethral crest,suIMAIOS.URL consultato il 17 giugno 2020.
- ^abcdef(EN) Leon Chaitow e Ruth Jones,Chronic Pelvic Pain and Dysfunction - E-Book: Practical Physical Medicine,Elsevier Health Sciences, 19 marzo 2012,ISBN978-0-7020-5043-5.URL consultato l'8 giugno 2020.
- ^abcdefghij(EN)Medical Definition of PROSTATIC URETHRA,sumerriam-webster.URL consultato l'8 giugno 2020.
- ^Benjamin Abelson, Daniel Sun e Lauren Que,Sex differences in lower urinary tract biology and physiology,inBiology of Sex Differences,vol. 9, 22 ottobre 2018,DOI:10.1186/s13293-018-0204-8.URL consultato il 20 giugno 2020.
- ^(EN) Andrew T. Raftery,Applied Basic Science for Basic Surgical Training E-Book,Elsevier Health Sciences, 22 dicembre 2011,ISBN978-0-7020-5058-9.URL consultato il 20 giugno 2020.
- ^abcdefghimedicinapertutti,Configurazione interna dell'uretra maschile,suMedicinapertutti.it,15 maggio 2020.URL consultato il 20 giugno 2020.
- ^abnormal external urethral orifice morphology Mammalian Phenotype Term (MP:0011796),suinformatics.jax.org.URL consultato il 21 giugno 2020.
- ^ab(EN) Henry Knipe,Female urethra | Radiology Reference Article | Radiopaedia.org,suRadiopaedia.URL consultato l'8 giugno 2020.
- ^abcd(EN) Weinberg Sr, Kovetz A, Bertoni G, Bertoni M,Urethroplasty of Female Distal Urethra,suUrology,1973 Jun.URL consultato il 6 giugno 2020.
- ^ab(EN)NCI Dictionary of Cancer Terms,suNational Cancer Institute,2 febbraio 2011.URL consultato il 6 giugno 2020.
- ^ab(EN) Marianne J. Legato,Principles of Gender-Specific Medicine,Academic Press, 29 ottobre 2009,ISBN978-0-08-092150-1.URL consultato l'8 giugno 2020.
- ^(EN) Libbie Henrietta Hyman e Marvalee H. Wake,Hyman's Comparative Vertebrate Anatomy,University of Chicago Press, 15 settembre 1992,ISBN978-0-226-87013-7.URL consultato il 7 giugno 2020.
- ^abcdefghijklm(EN) Subramaniyan Ramanathan, Vineetha Raghu e Parvati Ramchandani,Imaging of the adult male urethra, penile prostheses and artificial urinary sphincters,inAbdominal Radiology,vol. 45, n. 7, 1º luglio 2020, pp. 2018-2035,DOI:10.1007/s00261-019-02356-x.URL consultato il 10 giugno 2020.
- ^abNathan Stoddard e Stephen W. Leslie,StatPearls,StatPearls Publishing, 2020.URL consultato l'11 giugno 2020.
- ^Lesser vestibular glands of Skene,suresearchgate.net.
- ^Skene ducts,suTheFreeDictionary.URL consultato il 6 novembre 2020.
- ^Vestibule - an overview | ScienceDirect Topics,susciencedirect.URL consultato il 6 novembre 2020.
- ^John Nguyen e Hieu Duong,StatPearls,StatPearls Publishing, 2020.URL consultato il 6 novembre 2020.
- ^(EN)Urethral Stricture Treatment, Symptoms & Surgery Recovery,suMedicineNet.URL consultato il 14 luglio 2020.
- ^abLuca Cecchetto e Gianluigi Romeo,Manuale dell'operatore socio-sanitario. Fondamenti di assistenza alla persona,Maggioli Editore, 2012,ISBN978-88-387-7118-7.URL consultato l'8 giugno 2020.
- ^ab(EN) C L Siegel, W D Middleton e S A Teefey,Sonography of the female urethra.,inAmerican Journal of Roentgenology,vol. 170, n. 5, 1998-05, pp. 1269-1274,DOI:10.2214/ajr.170.5.9574599.URL consultato il 6 giugno 2020.
- ^ab(EN) Patricia A. Potter, Anne Griffin Perry e Patricia Stockert,Fundamentals of Nursing - E-Book,Elsevier Health Sciences, 10 marzo 2020,ISBN978-0-323-67773-8.URL consultato il 6 giugno 2020.
- ^abc(EN) Vijay Pal Singh e Sanjay Sinha,Spontaneous knotting of urinary catheters placed with nonindwelling intent: Case series and literature review,inUrology Annals,vol. 11, n. 4, 1º ottobre 2019, p. 443,DOI:10.4103/UA.UA_15_19.URL consultato il 14 luglio 2020.
- ^Uretra,sumy-personaltrainer.it.URL consultato il 13 giugno 2020.
- ^Il cateterismo vescicale(PDF), suarea-c54.it.
- ^Diwei Lin, Michael O’Callaghan e Rowan David,Does urethral length affect continence outcomes following robot assisted laparoscopic radical prostatectomy (RALP)?,inBMC Urology,vol. 20, 31 gennaio 2020,DOI:10.1186/s12894-020-0578-x.URL consultato il 14 luglio 2020.
- ^Urethral Length Articles,suurotoday.URL consultato il 14 luglio 2020.
- ^abUrethral length and continence(PDF), suglowm.
- ^abUrethra,sumeddean.luc.edu.URL consultato l'11 giugno 2020.
- ^abcBenjamin Abelson, Daniel Sun e Lauren Que,Sex differences in lower urinary tract biology and physiology,inBiology of Sex Differences,vol. 9, 22 ottobre 2018,DOI:10.1186/s13293-018-0204-8.URL consultato l'11 giugno 2020.
- ^(EN) R. V. Krstic;,Illustrated Encyclopedia of Human Histology,Springer Science & Business Media, 6 dicembre 2012,ISBN978-3-642-51596-5.URL consultato il 13 giugno 2020.
- ^(EN) Omar M. Aboumarzouk,Blandy's Urology,John Wiley & Sons, 26 febbraio 2019,ISBN978-1-118-86336-7.URL consultato il 13 giugno 2020.
- ^medicinapertutti,Struttura dell’uretra femminile,suMedicinapertutti.it,31 marzo 2020.URL consultato il 19 giugno 2020.
- ^L. Olivetti e G. Marchetti,Diagnostica per immagini dell’apparato urogenitale,Springer Milan, 2008, pp. 3-10,DOI:10.1007/978-88-470-0669-0_1.pdf,ISBN978-88-470-0669-0.URL consultato il 19 giugno 2020.
- ^abcUretra - Humanitas,suhumanitas.it.URL consultato il 7 giugno 2020.
- ^abThe Female Urethra - Human Anatomy,sutheodora.URL consultato il 6 giugno 2020.
- ^abcdUrethra - an overview | ScienceDirect Topics,susciencedirect.URL consultato il 6 giugno 2020.
- ^ab(EN)External urethral orifice,suIMAIOS.URL consultato il 6 giugno 2020.
- ^ab(EN)Female Urethra: Anatomy, Function, Diagram, Conditions, Health Tips,suHealthline.URL consultato il 7 giugno 2020.
- ^abUrethral Trauma: Symptoms, Diagnosis & Treatment - Urology Care Foundation,suurologyhealth.org.URL consultato l'11 giugno 2020.
- ^abcd(EN) Ofer Barnea e Gabriel Gillon,Model-based estimation of male urethral resistance and elasticity using pressure–flow data,inComputers in Biology and Medicine,vol. 31, n. 1, 1º gennaio 2001, pp. 27-40,DOI:10.1016/S0010-4825(00)00020-2.URL consultato l'8 giugno 2020.
- ^abc(EN) Alan N. Beard,Tissue elasticity and the dynamics of flow through the urethra in females,inMedical and Biological Engineering and Computing,vol. 15, n. 3, 1º maggio 1977, pp. 273-279,DOI:10.1007/BF02441048.URL consultato il 7 giugno 2020.
- ^ab(EN) D. J. Griffiths,Urethral elasticity and micturition hydrodynamics in females,inMedical and biological engineering,vol. 7, n. 2, 1º marzo 1969, pp. 201-215,DOI:10.1007/BF02474176.URL consultato il 7 giugno 2020.
- ^Nikhil A. Patil, Siddangouda B. Patil e Vinay S. Kundargi,Female Urethral Anomalies in Pediatric Age Group: Uncovered,inJournal of Surgical Technique and Case Report,vol. 7, n. 1, 2015, pp. 14-16,DOI:10.4103/2006-8808.184937.URL consultato l'8 giugno 2020.
- ^P. Hoebeke, E. Van Laecke e A. Raes,Anomalies of the external urethral meatus in girls with non-neurogenic bladder sphincter dysfunction,inBJU International,vol. 83, n. 3, 1º febbraio 1999, pp. 294-298,DOI:10.1111/j.1464-410X.1999x.00929.x.URL consultato l'8 giugno 2020.
- ^abcDevin R. Halleran, Benjamin Thompson e Molly Fuchs,Urethral length in female infants and its relevance in the repair of cloaca,inJournal of Pediatric Surgery,vol. 54, n. 2, 2019-02, pp. 303-306,DOI:10.1016/j.jpedsurg.2018.10.094.URL consultato il 14 giugno 2020.
- ^abPhysical Examination of the Newborn at a Glance.URL consultato il 14 giugno 2020.
- ^ab(EN) Carol Green-Hernandez, Joanne K. Singleton e Daniel Z. Aronzon,Primary Care Pediatrics,Lippincott Williams & Wilkins, 2001,ISBN978-0-7817-2008-3.URL consultato il 14 giugno 2020.
- ^Urinary catether: insertion and removal(PDF), supolicyandorders.cw.bc.ca.
- ^Difetti congeniti degli organi genitali - Problemi di salute dei bambini,suManuale MSD, versione per i pazienti.URL consultato il 25 giugno 2020.
- ^(EN)Urethral length in girls with lower urinary tract symptoms and forme fruste of female epispadias | Request PDF,suResearchGate.URL consultato il 14 luglio 2020.
- ^(EN) R. P. Beck e Nora Hsu,Relationship of urethral length and anterior wall relaxation to urinary stress incontinence,inAmerican Journal of Obstetrics & Gynecology,vol. 89, n. 6, 15 luglio 1964, pp. 738-741,DOI:10.1016/0002-9378(64)90175-9.URL consultato il 14 luglio 2020.
- ^(EN) Prakash Trivedi e Ajay Rane,Understanding Female Urinary Incontinence & Master Management,JP Medical Ltd, 30 settembre 2013,ISBN978-93-5090-734-4.URL consultato il 14 luglio 2020.
- ^abcdefTobias S. Kohler, Mitchell Yadven e Ankur Manvar,The length of the male urethra,inInternational Braz J Urol: Official Journal of the Brazilian Society of Urology,vol. 34, n. 4, 2008-07, pp. 451–454; discussion 455–456,DOI:10.1590/s1677-55382008000400007.URL consultato il 14 giugno 2020.
- ^(EN) P. M. Deka e T. P. Rajeev,Leiomyoma of the Female Urethra,inUrologia Internationalis,vol. 71, n. 2, 2003, pp. 224-225,DOI:10.1159/000071854.URL consultato il 6 giugno 2020.
- ^abcChapter 33: The ureter, bladder and urethra,sudartmouth.edu.URL consultato il 7 giugno 2020(archiviato dall'url originalel'11 luglio 2020).
- ^The Urethra - Male - Female - Anatomical Course - TeachMeAnatomy,suteachmeanatomy.info.URL consultato il 7 giugno 2020.
- ^(EN)Cistite — Ospedali Galliera,sugalliera.it.URL consultato il 7 giugno 2020.
- ^Arianna Caputo,Cos'è la cistite, quali sono i sintomi e come si cura l'infezione urinaria,suNurse24.it,24 gennaio 2019.URL consultato il 7 giugno 2020.
- ^(EN)Cystitis - Symptoms and causes,suMayo Clinic.URL consultato il 7 giugno 2020.
- ^(EN)Cystitis symptoms and treatments,sunhsinform.scot.URL consultato il 7 giugno 2020.
- ^(EN)Cystitis - Causes,sunhs.uk,13 agosto 2018.URL consultato il 7 giugno 2020.
- ^Uretrite nell'uomo e nella donna: sintomi, cause e cura,suValori Normali,6 novembre 2018.URL consultato il 7 giugno 2020.
- ^Uretrite: come si elimina questa fastidiosa infiammazione?,suMedici Online,21 dicembre 2019.URL consultato il 7 giugno 2020.
- ^abStenosi Uretrale: sintomi, cause e cura - Dott. Enzo Palminteri,suChirurgia Uretrale Genitale.URL consultato il 7 giugno 2020.
- ^Staff di Medicina OnLine,Uretrorragia: cause, da catetere, da trauma, femminile, cura e trattamento,suMEDICINA ONLINE,14 maggio 2018.URL consultato il 27 giugno 2020.
- ^Quentin Nelson, Stephen W. Leslie e Jeff Baker,StatPearls,StatPearls Publishing, 2020.URL consultato l'11 giugno 2020.
- ^abSeung Jin Moon, Dai Hee Kim e Jae Hoon Chung,Unusual Foreign Bodies in the Urinary Bladder and Urethra Due to Autoerotism,inInternational Neurourology Journal,vol. 14, n. 3, 2010-10, pp. 186-189,DOI:10.5213/inj.2010.14.3.186.URL consultato il 9 giugno 2020.
- ^URETRORRAGIA - Dizionario medico - Corriere.it,sucorriere.it.URL consultato il 27 giugno 2020.
- ^Urethral Cancer: Symptoms, Diagnosis & Treatment - Urology Care Foundation,suurologyhealth.org.URL consultato il 27 giugno 2020.
- ^(EN)Urethral Cancer | Urology Associates | Denver, CO,suUrology Associates of Colorado | Denver Urologists.URL consultato il 27 giugno 2020.
- ^(EN)Urethral Cancer Treatment (PDQ®)–Patient Version - National Cancer Institute,sucancer.gov,14 aprile 2006.URL consultato il 27 giugno 2020.
- ^abUrethra - an overview | ScienceDirect Topics,susciencedirect.URL consultato il 7 giugno 2020.
- ^ab(EN)urethra | Definition, Function, & Facts,suEncyclopedia Britannica.URL consultato il 7 giugno 2020.
- ^abcde(EN) Ichiyanagi O, Sasagawa I, Suzuki Y, Ishigooka M, Nakada T,Relation Between Urethral Elasticity and Bladder Outlet Obstruction and Histologic Composition of the Prostate in Patients With Benign Prostatic Hyperplasia,suUrology,1999 Jun.URL consultato il 7 giugno 2020.
- ^ab(EN)Male urethra,suKenhub.URL consultato l'8 giugno 2020.
- ^(EN) I. Karam, S. Moudouni e S. Droupy,The structure and innervation of the male urethra: histological and immunohistochemical studies with three-dimensional reconstruction,inJournal of Anatomy,vol. 206, n. 4, 2005, pp. 395-403,DOI:10.1111/j.1469-7580.2005.00402.x.URL consultato l'8 giugno 2020.
- ^abStenosi uretrale femminile,suGradenigo.URL consultato il 9 giugno 2020.
- ^(EN)Urethral stricture - Symptoms and causes,suMayo Clinic.URL consultato l'8 giugno 2020.
- ^(EN)London Medical and Surgical Journal,1835.URL consultato l'8 giugno 2020.
- ^G) Male Urethra - OzRadOnc,suozradonc.wikidot.URL consultato l'8 giugno 2020.
- ^(EN)urethra | Definition, Function, & Facts,suEncyclopedia Britannica.URL consultato l'8 giugno 2020.
- ^(EN)Uretra - Cos'è e quali funzioni svolge - Humanitas Mater Domini,suMaterdomini.URL consultato il 7 giugno 2020.
- ^(EN) Kaven Baessler, Bernhard Schüssler e Kathryn L. Burgio,Pelvic Floor Re-education: Principles and Practice,Springer Science & Business Media, 14 gennaio 2010,ISBN978-1-84628-505-9.URL consultato l'8 giugno 2020.
- ^abcAlfred Armand Louis Marie Velpeau,Nuovi elementi di medicina operatoria,per Gaspare Truffi e comp., 1833.URL consultato il 7 giugno 2020.
- ^abcdehead 2017,suStarbene.URL consultato il 10 giugno 2020.
- ^abcdefg(EN) Ko Yh, Kim Th, Song Ph, Kim Bh, Kim Bs, Kim Kh,Structural Variations of the Prostatic Urethra Within the Prostate Predict the Severities of Obstructive Symptoms: A Prospective Multicenter Observational Study,suUrology,2017 Jun.URL consultato l'8 giugno 2020.
- ^abcdeProstatic Urethra - an overview | ScienceDirect Topics,susciencedirect.URL consultato l'8 giugno 2020.
- ^abcdef(EN)Prostatic urethra,suIMAIOS.URL consultato l'8 giugno 2020.
- ^abcdeThe Male Urethra - Human Anatomy,sutheodora.URL consultato l'11 giugno 2020.
- ^abcdeHuman Anatomy - Lab 44 Step 6,suact.downstate.edu.URL consultato l'8 giugno 2020.
- ^abcdefghi(EN)Spongy urethra,suIMAIOS.URL consultato l'8 giugno 2020.
- ^ab(EN)Bulbar Urethral Strictures: Treatment Options & Imaging,suThe Center For Reconstructive Urology.URL consultato l'8 giugno 2020.
- ^abMale Urethra Anatomy: Overview, Gross Anatomy, Microscopic Anatomy,9 novembre 2019.URL consultato l'8 giugno 2020.
- ^Pankaj Joshi, Cevdet Kaya e Sanjay Kulkarni,Approach to bulbar urethral strictures: Which technique and when?,inTurkish Journal of Urology,vol. 42, n. 2, 2016-6, pp. 53-59,DOI:10.5152/tud.2016.12989.URL consultato l'8 giugno 2020.
- ^(EN) Henry L. Foster, J. David Small e James G. Fox,The Mouse in Biomedical Research: Normative Biology, Immunology, and Husbandry,Academic Press, 10 maggio 2014,ISBN978-1-4832-6276-5.URL consultato il 25 giugno 2020.
- ^abManuale Humanitas: stenosi dell'uretra femminile,suclinicacellini.it.
- ^Stenosi uretrale: cause, sintomi e cura | Uretroplastica,suPatrizio Vicini.URL consultato il 17 giugno 2020.
- ^abcdNathan Stoddard e Stephen W. Leslie,StatPearls,StatPearls Publishing, 2020.URL consultato il 1º luglio 2020.
- ^Anatomy & histology-male urethra,supathologyoutlines.URL consultato il 1º luglio 2020.
- ^(EN)Retrograde ejaculation - Symptoms and causes,suMayo Clinic.URL consultato il 19 giugno 2020.
- ^(EN)Urethral gland | anatomy,suEncyclopedia Britannica.URL consultato il 15 giugno 2020.
- ^abcd(EN)Bulbourethral gland,suKenhub.URL consultato il 15 giugno 2020.
- ^(EN) Paula J. Woodward, James F. Griffith e Gregory E. Antonio,Imaging Anatomy: Ultrasound E-Book,Elsevier Health Sciences, 5 ottobre 2017,ISBN978-0-323-54802-1.URL consultato il 19 giugno 2020.
- ^(EN) Virginia S. Cowen,Pathophysiology for Massage Therapists A Functional Approach,F.A. Davis, 8 maggio 2015,ISBN978-0-8036-4508-0.URL consultato il 21 giugno 2020.
- ^ab(EN) Ernst Knobil,Knobil and Neill's Physiology of Reproduction,Gulf Professional Publishing, 2006,ISBN978-0-12-515401-7.URL consultato il 17 giugno 2020.
- ^(EN) Michaela Riedl,Yoni Massage: Awakening Female Sexual Energy,Simon and Schuster, 2 marzo 2009,ISBN978-1-59477-714-1.URL consultato il 20 giugno 2020.
- ^abPavimento pelvico,sumy-personaltrainer.it.URL consultato il 1º luglio 2020.
- ^abLegamenti pubo uretrali(PDF), suaxadacatania.
- ^(EN)Divisione del legamento sospensorio del pene porta spesso a risultati non soddisfacenti in falloplastica aumento,suNews-Medical.net,5 aprile 2006.URL consultato il 1º luglio 2020.
- ^Falloplastica, Allungamento del pene,sufalloplastica.net.URL consultato il 1º luglio 2020.
- ^abcdeLUT: Anatomy,suvanat.cvm.umn.edu.URL consultato l'8 luglio 2020.
- ^abcd(EN) Gary D. Norsworthy,The Feline Patient,John Wiley & Sons, 1º maggio 2018,ISBN978-1-119-26903-8.URL consultato l'8 luglio 2020.
- ^abcd(EN) Michael J. Droller,Bladder Cancer: Current Diagnosis and Treatment,Springer Science & Business Media, 18 luglio 2001,ISBN978-1-59259-097-1.URL consultato l'8 luglio 2020.
- ^abcJennifer J. Hamner, Kelley S. Carrick e Denise M. O. Ramirez,Gross and histologic relationships of the retropubic urethra to lateral pelvic sidewall and anterior vaginal wall in female cadavers: clinical applications to retropubic surgery,inAmerican Journal of Obstetrics and Gynecology,vol. 219, n. 6, 12 2018, pp. 597.e1–597.e8,DOI:10.1016/j.ajog.2018.09.037.URL consultato il 17 luglio 2020.
- ^abcHistological division of the retropubic space,sueuropepmc.org.
- ^abcde(EN) Werner Lierse,Applied Anatomy of the Pelvis,Springer, 1987, pp. 171-174,DOI:10.1007/978-3-642-71368-2_9,ISBN978-3-642-71368-2.URL consultato il 17 luglio 2020.
- ^abcJPMA - Journal Of Pakistan Medical Association,sujpma.org.pk.URL consultato il 17 luglio 2020.
- ^abcdefgThe length of male urethra,suresearchgate.net.
- ^abcd(EN)NCI Dictionary of Cancer Terms,suNational Cancer Institute,2 febbraio 2011.URL consultato il 21 giugno 2020.
- ^ab(EN) Natalia Sumerova, Dmitry Pushkar e Mikhail Gvozdev,Transposition of Distal Urethra in Female Patients with Recurrent Lower UTI Associated with Sexual Intercourse,inClinical Management of Complicated Urinary Tract Infection,6 settembre 2011,DOI:10.5772/22301.URL consultato il 21 giugno 2020.
- ^abc(EN)What’s the Average Penis Size by Age 16?,suHealthline.URL consultato il 14 giugno 2020.
- ^intrapelvica: documenti, foto e citazioni nell'Enciclopedia Treccani,sutreccani.it.URL consultato il 29 giugno 2020.
- ^(EN) Francisco E. Martins, Sanjay B. Kulkarni e Tobias S. Köhler,Textbook of Male Genitourethral Reconstruction,Springer Nature, 12 novembre 2019,ISBN978-3-030-21447-0.URL consultato il 25 giugno 2020.
- ^(EN) Wesley Verla, Willem Oosterlinck, Anne-Françoise Spinoit, Marjan Waterloos,A Comprehensive Review Emphasizing Anatomy, Etiology, Diagnosis, and Treatment of Male Urethral Stricture Disease,suBioMed Research International,18 aprile 2019.URL consultato il 25 giugno 2020.
- ^(EN) Elsevier,Buck's 2020 ICD-10-CM Hospital Edition E-Book,Elsevier Health Sciences, 25 ottobre 2019,ISBN978-0-323-69444-5.URL consultato il 25 giugno 2020.
- ^Mohammad Sayed Abdel-Kader, Mohamed Gadelmoula e Ahmad Elderwy,Long anterior urethral stricture: Reconstruction by dorsally quilted penile skin flap,inUrology Annals,vol. 5, n. 3, 2013, pp. 163-166,DOI:10.4103/0974-7796.115735.URL consultato il 25 giugno 2020.
- ^Treatment of the prostatic urethra,suresearchgate.net.
- ^AZZURRA MUTTI,Nuovi approcci terapeutici per il trattamento del cancro prostatico ERG positivo,suetd.adm.unipi.it,6 dicembre 2017.URL consultato il 29 giugno 2020.
- ^B0240511,sucalameo.URL consultato il 29 giugno 2020.
- ^ESP Abstracts 2012,inVirchows Archiv,vol. 461, Suppl 1, 2012, pp. 1-332,DOI:10.1007/s00428-012-1284-1.URL consultato il 29 giugno 2020.
- ^Alfred Armand Louis Marie Velpeau,Nuovi elementi di medicina operatoria,per Gaspare Truffi e comp., 1833.URL consultato il 28 giugno 2020.
- ^Alfred Armand Louis Marie Velpeau,Trattato completo di anatomia chirurgica generale e topografica del corpo umano, o Anatomia considerata nei suoi rapporti colla patologia chirurgica e la medicina operativa,Tip. Celli e Ronchi, 1834.URL consultato il 28 giugno 2020.
- ^abcdeUretra preprostatica(PDF), sutesi.cab.unipd.it.
- ^abcdDivisione anatomica dell'uretra maschile(PDF), sutesi.cab.unipd.it.
- ^abc(EN)Is the urethra involved in having an erection? | Sex and Relationships,suSharecare.URL consultato il 9 giugno 2020.
- ^abUrethral length and erection,suaduc.it.
- ^Imperiale Reale Istituto Lombardo di Scienze, Lettere ed Arti (Mailand),Biblioteca italiana ossia giornale di letteratura scienze ed arti compilato da una societa di letterati,A. F. Stella, 1846.URL consultato il 3 luglio 2020.
- ^(EN)orifizio uretrale Archives,suHumanitas Castelli.URL consultato il 3 luglio 2020.
- ^(EN)Medical Definition of URETHRAL CREST,sumerriam-webster.URL consultato il 19 giugno 2020.
- ^abThe Seminal Vesicles - Structure -Function -Lymphatics-TeachMeAnatomy,suteachmeanatomy.info.URL consultato il 17 giugno 2020.
- ^ab(EN)Urethral lacunae,suIMAIOS.URL consultato il 21 giugno 2020.
- ^abcd(EN) Edwin W. Hirsch,Urethral Mucosa and Glands an Anatomic and Histologic Study1,inThe Journal of Urology,vol. 15, n. 3, 1º marzo 1926, pp. 293-311,DOI:10.1016/S0022-5347(17)73456-8.URL consultato il 21 giugno 2020.
- ^ab(EN) Vishram Singh,Textbook of Anatomy Abdomen and Lower Limb; Volume II,Elsevier Health Sciences, 6 marzo 2014,ISBN978-81-312-3626-0.URL consultato il 21 giugno 2020.
- ^head 2017,suStarbene.URL consultato il 21 giugno 2020.
- ^(EN) Mohammed Al Khader.O.Thabet,Lacuna magna | Radiology Reference Article | Radiopaedia.org,suRadiopaedia.URL consultato il 21 giugno 2020.
- ^(EN) Mohamed Fahmy,Congenital Anomalies of the Penis,Springer International Publishing, 2017, pp. 221-223,DOI:10.1007/978-3-319-43310-3_34,ISBN978-3-319-43310-3.URL consultato il 21 giugno 2020.
- ^Pranau K. Panchatsharam, Justin Durland e Patrick M. Zito,StatPearls,StatPearls Publishing, 2020.URL consultato il 9 giugno 2020.
- ^abc(ES) Joanna Kotcher Fuller e Joanna Ruth Fuller,Instrumentacion quirurgica/ Surgical Technology: Teoria, tecnicas y procedimientos/ Principles and Practice,Ed. Médica Panamericana, 30 giugno 2007,ISBN978-968-7988-88-7.URL consultato il 9 giugno 2020.
- ^abcdVenkatesh Krishnamoorthy e Praveen B. Joshi,Length of urethra in the Indian adult male population,inIndian Journal of Urology: IJU: Journal of the Urological Society of India,vol. 28, n. 3, 2012, pp. 297-299,DOI:10.4103/0970-1591.102706.URL consultato il 9 giugno 2020.
- ^(EN) Flamini Ma, Barbeito Cg, Gimeno Ej, Portiansky El,Morphological Characterization of the Female Prostate (Skene's Gland or Paraurethral Gland) of Lagostomus Maximus Maximus,suAnnals of anatomy = Anatomischer Anzeiger: official organ of the Anatomische Gesellschaft,2002 Jul.URL consultato il 7 giugno 2020.
- ^Uretra Maschile: Cos'è? Anatomia, Funzione e Patologie,sumy-personaltrainer.it.URL consultato il 9 giugno 2020.
- ^Pier Francesco Bassi e Emilio Sacco,Le complicanze nella chirurgia urologica. Diagnosi, terapia e prevenzione,goWare, 24 settembre 2014,ISBN978-88-6797-237-1.URL consultato il 9 giugno 2020.
- ^abc(ES) Chris Brooker,Diccionario médico,Manual Moderno, 2017,ISBN978-607-448-190-7.URL consultato il 9 giugno 2020.
- ^(EN) Brijendra Singh,Anatomy for NEET PG Theory & MCQs (Vol. 2),Scientific Publishers, 1º gennaio 2017,ISBN978-93-87869-53-0.URL consultato il 9 giugno 2020.
- ^(EN) Sriram Bhat M,SRB's Surgical Operations: Text & Atlas,JP Medical Ltd, 30 novembre 2017,ISBN978-93-5270-211-4.URL consultato il 9 giugno 2020.
- ^(EN) C. E. Constantinou e F. S. Freiha,Impact of Radical Prostatectomy on the Characteristics of Bladder and Urethra,inThe Journal of Urology,vol. 148, n. 4, 1º ottobre 1992, pp. 1215-1219,DOI:10.1016/S0022-5347(17)36864-7.URL consultato il 9 giugno 2020.
- ^(EN) Chris Brooker, Maggie Nicol e Margaret F. Alexander,Alexander's Nursing Practice,Elsevier Health Sciences, 20 marzo 2013,ISBN978-0-7020-5465-5.URL consultato il 9 giugno 2020.
- ^ab(ES) Antonio López Gutiérrez,Técnicos Especialistas en Radiodiagnóstico. Conselleria de Sanitat Universal i Salut Pública. Generalitat Valenciana. Temario específico. Vol. II,EDITORIAL CEP, 26 luglio 2017,ISBN978-84-681-8232-2.URL consultato il 9 giugno 2020.
- ^(ES)Centros Hospitalarios de Alta Resolucion de Andalucia (chares). Temario Especifico de Técnico Especialista de Radiodiagnostico.e-book.,MAD-Eduforma,ISBN978-84-665-5830-3.URL consultato il 9 giugno 2020.
- ^(EN) Janice C. Colwell, RN, MS CWOCN, Margaret T. Goldberg, RN, MSN CWOCN e Jane E. Carmel, RN, MSN CWOCN,Fecal & Urinary Diversions: Management Principles,Elsevier Health Sciences, 6 maggio 2004,ISBN978-0-323-02248-4.URL consultato il 9 giugno 2020.
- ^(EN) Gunnar Lose,Mechanical properties of the urethra in healthy female volunteers: Static measurements in the resting urethra,inNeurourology and Urodynamics,vol. 8, n. 5, 1989, pp. 451-459,DOI:10.1002/nau.1930080505.URL consultato il 9 giugno 2020.
- ^(EN) Anil Aggrawal,APC Textbook of Forensic Medicine and Toxicology - Avichal Publishing Company,Avichal Publishing Company,ISBN978-81-7739-419-1.URL consultato il 9 giugno 2020.
- ^(EN) drtimnathan-urology,The Urethra,suDr Tim Nathan Urology,9 febbraio 2019.URL consultato il 9 giugno 2020.
- ^ab(EN) Dongyou Liu,Tumors and Cancers: Skin – Soft Tissue – Bone – Urogenitals,CRC Press, 13 settembre 2017,ISBN978-1-351-64687-1.URL consultato il 9 giugno 2020.
- ^(EN) Sudhir Kumar Jain, David L. Stoker e Raman Tanwar,Basic Surgical Skills and Techniques,JP Medical Ltd, 31 maggio 2018,ISBN978-93-86322-81-4.URL consultato il 9 giugno 2020.
- ^abMorfologia - Sistema Urinário,suulbra-to.br.URL consultato il 9 giugno 2020.
- ^(EN) S. V. Yalla, G. V. R. K. Sharma e E. M. Barsamian,Micturitional Static Urethral Pressure Profile: A Method of Recording Urethral Pressure Profile During Voiding and the Implications,inThe Journal of Urology,vol. 124, n. 5, 1º novembre 1980, pp. 649-656,DOI:10.1016/S0022-5347(17)55598-6.URL consultato il 7 luglio 2020.
- ^Cohen Andrew J., Baradaran Nima e Mena Jorge,Computational Fluid Dynamic Modeling of Urethral Strictures,inJournal of Urology,vol. 202, n. 2, 1º agosto 2019, pp. 347-353,DOI:10.1097/JU.0000000000000187.URL consultato il 7 luglio 2020.
- ^(EN) Jane C. Rothrock e Sherri Alexander,Alexander's Surgical Procedures - E-Book,Elsevier Health Sciences, 5 settembre 2014,ISBN978-0-323-29270-2.URL consultato il 7 luglio 2020.
- ^(EN) A. Charsoula, D. Katsiba, C. Kaitartzis, A. Papadimitriou, C. NALMPANTIDOU, I. Torounidis,Imaging of the normal male urethra from the neonate to the elder: radiologic anatomy in fluoroscopic urethrography.,suECR 2014 EPOS,6 marzo 2014.URL consultato il 7 luglio 2020.
- ^(EN) Ali Hajiran, Dana C. Point, Stanley Zaslau,Bedside Ultrasound in Workup of Self-Inserted Headset Cable into the Penile Urethra and Incidentally Discovered Intravesical Foreign Body,suCase Reports in Emergency Medicine,25 dicembre 2013.URL consultato il 7 luglio 2020.
- ^Manuale: procedure di cateterismo(PDF), suirp-cdn.multiscreensite.
- ^ab(EN) Ali Hajiran, Dana C. Point, Stanley Zaslau,Bedside Ultrasound in Workup of Self-Inserted Headset Cable into the Penile Urethra and Incidentally Discovered Intravesical Foreign Body,suCase Reports in Emergency Medicine,25 dicembre 2013.URL consultato il 9 giugno 2020.
- ^Urethra: structure and length in newborn males and females(PDF), sumedind.nic.in.URL consultato il 14 giugno 2020(archiviato dall'url originaleil 19 agosto 2019).
- ^ab(EN)- MedCrave online,sumedcraveonline,/01/.URL consultato il 14 luglio 2020.
- ^ab(EN)When to Be Concerned About Penis Size as a Teen Boy,suVerywell Family.URL consultato il 14 giugno 2020.
- ^La lunghezza media del pene, secondo la scienza - Focus.it,sufocus.it.URL consultato il 2 luglio 2020.
- ^Lunghezza del pene: ecco quanto misura la media,suGQ Italia.URL consultato il 2 luglio 2020.
- ^Dott Fabrizio Muzi,La misura ideale del pene. Tra statistiche, medie mondiali e rimedi miracolosi della rete,suFabrizio Muzi | Andrologo Roma Eur,12 gennaio 2017.URL consultato il 2 luglio 2020.
- ^Italiani più virtuosi di tedeschi e francesi Secondi nella Ue per lunghezza di pene,suliberoquotidiano.it.URL consultato il 3 luglio 2020.
- ^Klemen Jagodič, Marko Erklavec e Igor Bizjak,A case of penile fracture with complete urethral disruption during sexual intercourse: a case report,inJournal of Medical Case Reports,vol. 1, 2 maggio 2007, p. 14,DOI:10.1186/1752-1947-1-14.URL consultato il 10 giugno 2020.
- ^(EN) Keith L. Moore e Arthur F. Dalley,Clinically Oriented Anatomy,Lippincott Williams & Wilkins, 1999,ISBN978-0-683-06141-3.URL consultato il 10 giugno 2020.
- ^G) Male Urethra - OzRadOnc,suozradonc.wikidot.URL consultato il 10 giugno 2020.
- ^Libero Barozzi, Massimo Valentino e Michele Bertolotto,Imaging dell’Apparato Urogenitale: Patologia non oncologica,Springer Milan, 2010, pp. 113-124,DOI:10.1007/978-88-470-1769-6_9.pdf,ISBN978-88-470-1769-6.URL consultato il 10 giugno 2020.
- ^Libero Barozzi, Massimo Valentino e Michele Bertolotto,Imaging dell’Apparato Urogenitale: Patologia non oncologica,Springer Milan, 2010, pp. 113-124,DOI:10.1007/978-88-470-1769-6_9.pdf,ISBN978-88-470-1769-6.URL consultato il 28 giugno 2020.
- ^Enciclopedia medica italiana: Sesamoidi ossa-Tomografia. 14,USES, 1987,ISBN978-88-03-00217-9.URL consultato il 10 giugno 2020.
- ^(EN) Francisco E. Martins, Sanjay B. Kulkarni e Tobias S. Köhler,Textbook of Male Genitourethral Reconstruction,Springer Nature, 12 novembre 2019,ISBN978-3-030-21447-0.URL consultato l'11 giugno 2020.
- ^(EN) Petrisor Aurelian Geavlete,Endoscopic Diagnosis and Treatment in Urethral Pathology: Handbook of Endourology,Academic Press, 30 settembre 2015,ISBN978-0-12-802455-3.URL consultato l'11 giugno 2020.
- ^Dae Sung Cho, Eun Ju Lee e Se Joong Kim,The influence of membranous stretched urethral length and urethral circumference on postoperative recovery of continence after radical prostatectomy: A pilot study,inCanadian Urological Association Journal,vol. 9, n. 5-6, 2015, pp. E262–E266,DOI:10.5489/cuaj.2563.URL consultato l'11 giugno 2020.
- ^(EN) Kylen Swartzberg, Ahmed Adam, Feroza Motara, Abdullah E. Laher,A Case of Female Acute Urinary Retention Presenting to the ED,suCase Reports in Emergency Medicine,16 agosto 2017.URL consultato l'11 giugno 2020.
- ^The Urethra - Male - Female - Anatomical Course - TeachMeAnatomy,suteachmeanatomy.info.URL consultato l'11 giugno 2020.
- ^(EN)Renal system - The urethra,suEncyclopedia Britannica.URL consultato l'11 giugno 2020.
- ^(EN) Abraham Rees,The Cyclopædia, Or, Universal Dictionary of Arts, Sciences, and Literature,Longman, Hurst, Rees, Orme & Brown, 1819.URL consultato l'11 giugno 2020.
- ^(EN)Dysuria - Genitourinary Disorders,suMSD Manual Professional Edition.URL consultato l'11 giugno 2020.
- ^Dysuria: different evaluations in male adults,suaafp.org.
- ^(EN)Internal urethral sphincter; Supracollicular sphincter; Preprostatic sphincter,suIMAIOS.URL consultato il 17 giugno 2020.
- ^Marshall J. Stein e Rowena A. DeSouza,Anterior urethral stricture review,inTranslational Andrology and Urology,vol. 2, n. 1, 2013-3, pp. 32-38,DOI:10.3978/j.issn.2223-4683.2012.11.05.URL consultato il 15 giugno 2020.
- ^(EN) Duncan Riach Ph.D,Why Men Must Learn to Milk Their Urethral Bulbs,suMedium,9 luglio 2019.URL consultato il 15 giugno 2020.
- ^(EN) Peter Rehder, Nina M. Staudacher, Joerg Schachtner, Maria E. Berger, Florian Schillfahrt, Verena Hauser,Hypothesis That Urethral Bulb (Corpus Spongiosum) Plays an Active Role in Male Urinary Continence,suAdvances in Urology,31 gennaio 2016.URL consultato il 15 giugno 2020.
- ^Giornale dell' I. R. istituto lombardo di scienze, lettere ed arti,1847.URL consultato il 3 luglio 2020.
- ^La crescita intraprostatica in area uretrovescicale[collegamento interrotto],susardegnaverticale.it.
- ^Luciana Castaldo,Derivati mesoderma intermedio: apparato urinario e genitale,sufederica.unina.it.URL consultato il 15 giugno 2020.
- ^Urogenital Sinus - an overview | ScienceDirect Topics,susciencedirect.URL consultato il 19 giugno 2020.
- ^JPMA - Journal Of Pakistan Medical Association,sujpma.org.pk.URL consultato il 15 giugno 2020.
- ^Akira Kawashima, Carl M. Sandler e Neil F. Wasserman,Imaging of Urethral Disease: A Pictorial Review,inRadioGraphics,vol. 24, suppl_1, 1º ottobre 2004, pp. S195–S216,DOI:10.1148/rg.24si045504.URL consultato il 15 giugno 2020.
- ^(EN) Steven B. Brandes,Urethral Reconstructive Surgery,Springer Science & Business Media, 10 ottobre 2008,ISBN978-1-59745-103-1.URL consultato il 15 giugno 2020.
- ^LUT: Anatomy,suvanat.cvm.umn.edu.URL consultato il 19 giugno 2020.
- ^Chapter 95. The Urinary or Excretory System: The Urinary Bladder and Urethra - Review of Medical Embryology Book - LifeMap Discovery,sudiscovery.lifemapsc.URL consultato il 21 giugno 2020.
- ^Pierre Barral, Pierre Mercier,Manipolazione Viscerale 1,Castello Editore, 28 maggio 2014,ISBN978-88-87260-39-7.URL consultato il 2 luglio 2020.
- ^Kayo Kanakubo, Carrie A. Palm e Amber L. Korner,Treatment of urethral obstruction secondary to caudal bladder displacement, trigonal invagination, and urethral kinking in a dog,inJournal of the American Veterinary Medical Association,vol. 251, n. 7, 1º ottobre 2017, pp. 818-823,DOI:10.2460/javma.251.7.818.URL consultato il 21 giugno 2020.
- ^TGVET,sutgvet.blogspot.URL consultato l'8 luglio 2020.
- ^urologia - WordPress - Italia,sudoczz.it.URL consultato l'8 luglio 2020.
- ^K.-D. Budras, W. O. Sack e S. Röck,Atlante di Anatomia del cavallo 5ª edizione,Antonio Delfino Editore, 12 giugno 2017,ISBN978-88-7287-570-4.URL consultato l'8 luglio 2020.
- ^Enciclopedia medica italiana: Gengive-Ionogramma,USES, 1979,ISBN978-88-03-00106-6.URL consultato l'8 luglio 2020.
Voci correlate
[modifica|modifica wikitesto]- Gonorrea
- Microrganismo patogeno
- Neisseria gonorrhoeae
- Pene
- Prostata
- Stringipene
- Uretere
- Urina
- Vescica
Altri progetti
[modifica|modifica wikitesto] Wikiquotecontiene citazioni di o suuretra
Wikiquotecontiene citazioni di o suuretra Wikizionariocontiene il lemma di dizionario «uretra»
Wikizionariocontiene il lemma di dizionario «uretra» Wikimedia Commonscontiene immagini o altri file suuretra
Wikimedia Commonscontiene immagini o altri file suuretra
Collegamenti esterni
[modifica|modifica wikitesto]- uretra,suTreccani.it – Enciclopedie on line,Istituto dell'Enciclopedia Italiana.
- (EN)urethra,suEnciclopedia Britannica,Encyclopædia Britannica, Inc.
- Uretra,inTreccani.it – Enciclopedie on line,Roma, Istituto dell'Enciclopedia Italiana.
| Controllo di autorità | Thesaurus BNCF37926·LCCN(EN)sh85141386·GND(DE)4072327-6·BNE(ES)XX533345(data)·BNF(FR)cb11933735s(data)·J9U(EN,HE)987007529764305171·NDL(EN,JA)00568745 |
|---|